Osteoporose en fractuurpreventie
Samenvatting
Inleiding
In de richtlijn Osteoporose en fractuurpreventie worden aanbevelingen gedaan voor het handelen van verzorgenden, verpleegkundigen en verpleegkundig specialisten bij de signalering, preventie en zorg voor mensen met een verhoogd fractuurrisico en/of osteoporose.
De richtlijn heeft zeven uitgangsvragen en per uitgangsvraag zijn aanbevelingen geformuleerd, die onderstaand zijn weergegeven.
Signalering
DOEN: Bij een cliënt in zorg ≥ 50 jaar met een recente fractuur (≤ 2 jaar geleden)
- Controleer of aanvullend onderzoek naar osteoporose is uitgevoerd. Dit bestaat uit DXA-VFA, aanvullend laboratoriumonderzoek en inschatting valrisico.
- Informeer de cliënt over het belang van aanvullend onderzoek en motiveer en stimuleer de cliënt om dit uit te laten voeren als dat nog niet gedaan is. De behandelaar van de fractuur kan dit aanvragen.
- Overleg bij een vastgesteld verhoogd fractuurrisico met de cliënt over het starten van preventieve maatregelen om nieuwe fracturen te voorkomen (zie de overige modules van deze richtlijn).
DOEN: Bij een cliënt in zorg ≥ 40 jaar die behandeld wordt met systemische glucocorticoïden (bijvoorbeeld prednison en dexamethason):
- Overleg met de cliënt over het starten van preventieve maatregelen om fracturen te voorkomen (zie de overige modules van deze richtlijn).
DOEN: Bij een cliënt ≥ 60 jaar zónder recente fractuur (≤ 2 jaar geleden) en zónder gebruik van glucocorticoïden:
- Gebruik de risicofactoren scorelijst (zie onderstaand kader) om een eventueel verhoogd fractuurrisico vast te stellen.
- Verwijs de cliënt bij een score van ≥ 4 punten naar de huisarts voor aanvullend onderzoek tenzij samen met de cliënt en zo nodig in overleg met de huisarts wordt besloten hiervan af te zien. Het aanvullend onderzoek bestaat uit DXA-VFA, aanvullend laboratoriumonderzoek en inschatting valrisico.
- Overleg bij een vastgesteld verhoogd fractuurrisico met de cliënt over het starten van preventieve maatregelen om (nieuwe) fracturen te voorkomen (zie de overige modules van deze richtlijn).
 * Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
* Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
Bewegen
DOEN: Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Breng voorkeuren en beperkingen t.a.v. bewegen in kaart.
- Stel vast of de cliënt voldoende beweegt. Dit betekent per week ten minste 150 minuten matig-intensief bewegen en 2 keer spierversterkende en balansoefeningen.
- Adviseer om voldoende te bewegen als de cliënt nu onvoldoende beweegt.
-
- Het gaat hierbij vooral om gewichtsdragende (botversterkende) interventies zoals wandelen, spierversterkende en balansoefeningen.
- Houd bij het beweegadvies rekening met persoonlijke voorkeuren, mogelijkheden en beperkingen van de cliënt.
- Overweeg begeleiding door een beweegspecialist bij onvoldoende zelfmanagement en bij persoonlijke of complexe problematiek.
- Bespreek met de cliënt hoe het opvolgen van beweegadviezen wordt geëvalueerd.
Aanbevelingen over valpreventie worden gegeven in de module valpreventie.
Voeding
DOEN: Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Breng voorkeuren en beperkingen t.a.v. voeding in kaart.
Calcium:
- Stel vast of de cliënt voldoende calciuminname (1000-1100 mg/dag) heeft.
- Voor het bepalen van de calciuminname kan gebruik gemaakt worden van de calciummeter van de Osteoporose Vereniging.
- Adviseer om voldoende calcium te gebruiken als dat nu niet het geval is.
Vitamine D:
- Stel vast of de cliënt dagelijks tenminste 30 minuten overdag buiten komt en adequate vitamine D-suppletie (20 µg (=800IE)) krijgt.
- Adviseer dagelijks tenminste 30 minuten overdag naar buiten te gaan en voldoende vitamine D te gebruiken, als dat nu niet het geval is.
Bij bovenstaande adviezen:
- Voor specifieke voedingsadviezen t.a.v. calcium en vitamine D en doseringen zie multidisciplinaire richtlijn Osteoporose en fractuurpreventie.
- Houd rekening met persoonlijke voorkeuren, mogelijkheden en beperkingen van de cliënt.
- Daarnaast geldt een algemene aanbeveling voor gezonde voeding (zie ook de aanbevelingen voor vitamine K en magnesium uit de multidisciplinaire richtlijn Osteoporose en fractuurpreventie).
- Bespreek met de cliënt hoe het opvolgen van voedingsadviezen wordt geëvalueerd.
Ontspanning/slaap
OVERWEEG: Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Overweeg om slaapgewoonten in kaart te brengen.
- Overweeg slaapadviezen te geven aan cliënten die kort (<7 uur per dag) of juist erg lang (≥9 uur per dag) slapen.
Valpreventie
OVERWEEG: Overweeg de volgende maatregelen bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering): maatregelen
Voorlichting
OVERWEEG: Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Je kunt een cliënt (en diens naasten) voorlichten over osteoporose en preventieve maatregelen, met jaarlijkse herhaling.
-
- Denk hierbij aan voorlichting over leefstijl, valpreventie en medicatie.
- De keuze voor individuele en/of groepsvoorlichting kan gemaakt worden op basis van lokale mogelijkheden en persoonlijke voorkeuren van de zorgverlener en de cliënt.
- Bij individuele voorlichting kun je gebruik maken van motiverende gespreksvoering. Daarbij hoort ook het vragen aan de cliënt de informatie in eigen woorden te herhalen.
- Mondelinge voorlichting door verpleegkundigen, verzorgenden en verpleegkundig specialisten kan ondersteund worden met voorlichtingsmateriaal op www.thuisarts.nl en via de Osteoporose Vereniging.
Medicatietrouw
DOEN: Bij cliënten in de eerste lijn die medicatie voor fractuurpreventie gebruiken:
- Signaleer problemen met medicatietrouw volgens de aanbevelingen in de V&VN-richtlijn Medicatietrouw.
- Stimuleer de medicatietrouw volgens de aanbevelingen in de V&VN-richtlijn Medicatietrouw, als er problemen zijn met medicatietrouw.
- Besteed – zowel bij signaleren als bij stimuleren – specifiek aandacht aan:
-
- voorkeuren van de cliënt t.a.v. het gebruik van medicatie;
- het aanbevolen inname-regime;
- bijwerkingen;
- knelpunten met betrekking tot kosten;
- knelpunten met betrekking tot kennis over osteoporose, fractuurrisico, werking van de medicatie en innameregime van de medicatie;
- hulpmiddelen bij het verbeteren van medicatietrouw (bijv. baxter en instructiefilmpjes).
OVERWEEG: Overweeg bij aanhoudende twijfel over medicatietrouw:
- te overleggen met de apotheker en/of apothekersassistent over afgeleverde medicatie;
- te overleggen met de voorschrijver over alternatieve medicatie.
Inleiding
Aanleiding
Osteoporose is een chronische aandoening waarbij de botten meer dan gemiddeld verzwakt zijn . Het belangrijkste gevolg hiervan is een verhoogd fractuurrisico. Osteoporose komt veel voor, met name bij ouderen. In 2025 zijn er naar verwachting 1.200.000 mensen met osteoporose in Nederland . Osteoporose kent weinig tot geen symptomen, totdat een fractuur ontstaat. Fracturen (vooral in wervelkolom, heup en pols) zorgen voor veel pijn en kunnen leiden tot invaliditeit en zelfs tot overlijden.
Verzorgenden, verpleegkundigen en verpleegkundig specialisten zien dagelijks mensen met osteoporose en een verhoogd fractuurrisico. Met name in vroegsignalering, preventie (van fracturen) en ondersteuning hebben zij een rol, ook vanwege raakvlakken met voeding, beweging/vallen en therapietrouw. Juiste voorlichting aan cliënten is hierbij heel belangrijk.
Om te achterhalen welke knelpunten verpleegkundigen, verzorgenden en verpleegkundig specialisten ervaren bij de zorg voor mensen met osteoporose en/of een verhoogd fractuurrisico is een knelpuntenanalyse uitgevoerd door Nivel in opdracht van V&VN en met financiering van ZonMw. De resultaten van de knelpuntenanalyse hebben geleid tot de uitgangsvragen van deze richtlijn.
In bijlage 5 is de werkwijze van de knelpuntenanalyse beschreven.
In bijlage 6 is de verantwoording van het richtlijnontwikkelproces weergegeven.
Doel
Het doel van de richtlijn is het geven van handvatten aan verpleegkundigen, verzorgenden en verpleegkundig specialisten in de eerste lijn voor het signaleren en begeleiden van cliënten met osteoporose en/of een verhoogd fractuurrisico.
Deze handvatten kunnen verpleegkundigen, verzorgenden en verpleegkundig specialisten én hun cliënten met een (eventueel) verhoogd fractuurrisico helpen bij het nemen van beslissingen in de zorg rondom osteoporose en een verhoogd fractuurrisico.
Het uiteindelijke doel hiervan is om bij cliënten met een verhoogd fractuurrisico door middel van signalering, preventieve maatregelen en voorlichting het risico op een osteoporotische fractuur te beperken.
Doelgroep
Beoogde gebruikers
Doelgebruikers van deze richtlijn zijn verzorgenden, verpleegkundigen en verpleegkundig specialisten in de eerste lijn.
Voor verpleegkundigen werkzaam in de huisartspraktijk is de NHG standaard leidend.
De richtlijn bevat informatie die ook voor andere beroepsgroepen nuttig kan zijn, bijvoorbeeld verpleegkundigen in de tweede lijn.
Doelpopulatie
Cliënten met een (mogelijk) verhoogd risico op osteoporose en fracturen die zorg ontvangen van verpleegkundig specialisten, verpleegkundigen en verzorgenden in de eerste lijn.
Omgeving
De richtlijn wordt ontwikkeld – zoveel mogelijk – in overeenstemming met de multidisciplinaire richtlijn Osteoporose en fractuurpreventie (FMS, 2022) en – zoveel mogelijk – in samenhang met de NHG-Standaard Fractuurpreventie. De European League Against Rheumatism (EULAR) heeft een overzichtsartikel gepubliceerd van aandachtspunten voor verpleegkundige/verzorgende en paramedische zorgverleners .
Publicatie en herziening
Deze richtlijn is in juli 2024 geautoriseerd.
Uiterlijk in 2029 bepaalt het bestuur van de V&VN of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn om een herzieningstraject te starten.
V&VN is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. Andere aan deze richtlijn deelnemende beroeps- en wetenschappelijk verenigingen of gebruikers delen deze verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen.
Signalering
Inleiding
Achtergrond
In de knelpuntenanalyse zijn de volgende onderliggende knelpunten beschreven:
- Er is onvoldoende kennis bij verpleegkundigen, verpleegkundig specialisten en verzorgenden over signalen die kunnen wijzen op osteoporose of verhoogd fractuurrisico.
- In de praktijk is er weinig aandacht voor osteoporose en verhoogd fractuurrisico, bij zowel verpleegkundigen, verpleegkundig specialisten en verzorgenden zelf als bij andere betrokken (medische) professionals .
Aanbevelingen
DOEN:
Bij een cliënt in zorg ≥ 50 jaar met een recente fractuur (≤ 2 jaar geleden):
Controleer of aanvullend onderzoek naar osteoporose is uitgevoerd. Dit bestaat uit DXA-VFA, aanvullend laboratoriumonderzoek en inschatting
Informeer de cliënt over het belang van aanvullend onderzoek en motiveer en stimuleer de client om dit uit te laten voeren als dat nog niet gedaan is. De behandelaar van de fractuur kan dit aanvragen.
Overleg bij een vastgesteld verhoogd fractuurrisico met de cliënt over het starten van preventieve maatregelen om nieuwe fracturen te voorkomen (zie de overige modules van deze richtlijn).
DOEN:
Bij een cliënt in zorg ≥ 40 jaar die behandeld wordt met systemische glucocorticoïden (bijvoorbeeld prednison en dexamethason):
- Overleg met de cliënt over het starten van preventieve maatregelen om fracturen te voorkomen (zie de overige modules van deze richtlijn).
DOEN:
Bij een cliënt ≥ 60 jaar zónder recente fractuur (≤ 2 jaar geleden) en zónder gebruik van glucocorticoïden:
- Gebruik de risicofactoren scorelijst (zie onderstaand kader) om een eventueel verhoogd fractuurrisico vast te stellen.
- Verwijs de cliënt bij een score van ≥ 4 punten naar de huisarts voor aanvullend onderzoek tenzij samen met de cliënt en zo nodig in overleg met de huisarts wordt besloten hiervan af te zien. Het aanvullend onderzoek bestaat uit DXA-VFA, aanvullend laboratoriumonderzoek en inschatting valrisico.
- Overleg bij een vastgesteld verhoogd fractuurrisico met de cliënt over het starten van preventieve maatregelen om (nieuwe) fracturen te voorkomen (zie de overige modules van deze richtlijn).
 * Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
* Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
Overwegingen
In de multidisciplinaire richtlijn wordt onderscheid gemaakt in 3 patiëntengroepen:
- Personen ≥ 50 jaar met een recente fractuur
- Personen ≥ 40 jaar die behandeld worden met glucocorticoïden
- Personen ≥ 60 jaar met risicofactoren voor een fractuur, zonder recente fractuur en zonder gebruik van glucocorticoïden .
Ad 1: Bij cliënten ≥ 50 jaar met een recente fractuur (≤2 jaar geleden) wordt, op basis van het sterk verhoogde risico op nieuwe fracturen, zo spoedig mogelijk aanvullend onderzoek (DXA / VFA (wervelhoogtemeting), valrisico-inschatting en laboratoriumonderzoek) en eventuele vervolgzorg in een fractuurpreventieteam aanbevolen. Dit zijn aanbevelingen die van toepassing zijn voor huisartsen en medisch specialisten. Verzorgenden, verpleegkundigen en verpleegkundig specialisten die cliënten ≥ 50 jaar met een recente breuk in zorg hebben, kunnen checken of het aanvullende onderzoek is geïnitieerd en of dit door de cliënt is opgevolgd.
Ad 2: Bij cliënten die systemische glucocorticoïden (bijvoorbeeld prednison en dexamethason) gebruiken ontstaat daardoor een verhoogd fractuurrisico. Dat risico is met name afhankelijk van de leeftijd van de cliënt en de duur en dosering van de glucocorticoïden. De huisarts of medisch specialist die de glucocorticoïden voorschrijft dient te zorgen voor medicatie ter preventie van dat verhoogde fractuurrisico. Verzorgenden, verpleegkundigen en verpleegkundig specialisten die cliënten ≥ 40 jaar in zorg hebben die systemische glucocorticoïden gebruiken, dienen alert te zijn op het verhoogde fractuurrisico bij deze groep cliënten. Zodat zij preventieve maatregelen (zie de desbetreffende modules) kunnen inzetten.
Ad 3: Bij cliënten ≥ 60 jaar zonder recente fractuur en zonder gebruik van glucocorticoïden wordt de risicofactoren scorelijst aanbevolen om in te schatten of aanvullend onderzoek geïndiceerd is. De risicofactoren scorelijst is als volgt:
 * Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
* Inflammatoire darmziekten: Ziekte van Crohn en colitis ulcerosa, chronische malnutritie, malabsorptie, coeliakie, reumatoide artritis, andere chronische inflammatoire aandoeningen zoals spondylartropathie (Ziekte van Bechterew), SLE, sarcoïdose, onbehandeld hypogonadisme bij mannen en vrouwen: bilaterale orchidectomie en ovariëctomie, anorexia nervosa, in het kader van behandeling van borstkanker en prostaatcarcinoom, hypopituïtarisme, COPD, orgaantransplantatie, type I Diabetes Mellitus, type II Diabetes Mellitus met insuline behandeling, schildklieraandoeningen: onbehandelde hyperthyreoïdie of chronisch overgesubstitueerde hypothyreoïdie, onbehandelde primaire hyperparathyreoïdie, M. Cushing, gebruik van anti-epileptica
Een score van ≥ 4 punten geldt als afkappunt voor de indicatie voor aanvullende diagnostiek (DXA/VFA (wervelhoogtemeting), laboratoriumonderzoek en inschatting valrisico) in verband met een sterke verdenking op een verhoogd fractuurrisico.
Verzorgenden, verpleegkundigen en verpleegkundig specialisten kunnen deze scorelijst gebruiken bij het signaleren van een verhoogd fractuurrisico bij cliënten ≥ 60 jaar zonder recente fractuur en zonder gebruik van glucocorticoïden.
Waarden en voorkeuren van cliënten
De richtlijnwerkgroep verwacht dat cliënten het signaleren van een verhoogd fractuurrisico belangrijk vinden en dat zij weinig of geen nadelen zullen ervaren van het signaleren van een verhoogd fractuurrisico.
Economische overwegingen en kosteneffectiviteit
Cliënten ≥ 50 jaar met een recente fractuur en cliënten ≥ 40 jaar die behandeld worden met glucocorticoïden hebben een verhoogd fractuurrisico waarbij optimale nadere diagnostiek en preventieve maatregelen aanbevolen worden volgens de multidisciplinaire richtlijn. Het signaleren van een verhoogd fractuurrisico door verpleegkundigen, verzorgenden en verpleegkundig specialisten in de eerste lijn kan hierbij werken als een soort ‘vangnetfunctie’ voor cliënten bij wie – om wat voor reden dan ook – nog niet de aanbevolen zorg wordt geleverd. Dit kan bijdragen aan doelmatige inzet van diagnostiek en behandeling.
Het inschatten van het fractuurrisico met behulp van de risicofactoren scorelijst bij cliënten ≥ 60 jaar zonder recente fractuur en zonder gebruik van glucocorticoïden door verpleegkundigen, verzorgenden en verpleegkundig specialisten in de eerste lijn kan bijdragen aan een juiste selectie van mensen die in aanmerking komen voor aanvullend onderzoek, en daarmee aan een doelmatige inzet van diagnostische middelen en behandeling.
Gelijkheid (health equity)
Het uitvoeren van de voorgestelde aanbevelingen zal naar verwachting geen invloed hebben op de toegankelijkheid van de zorg en daarmee geen ongewenste gezondheidsverschillen induceren.
Aanvaardbaarheid
Uit onderzoek van het Zorginstituut Nederland blijkt dat er verbeterpunten mogelijk en wenselijk zijn in de zorg voor mensen met een verhoogd fractuurrisico . Er is onder meer geconstateerd dat er sprake is van onderdiagnostiek omdat te weinig mensen een botdichtheidsmeting krijgen. De verwachting is dat verbeteren van signalering van een verhoogd fractuurrisico bijdraagt aan beperking van fracturen en daaraan gerelateerde problematiek. Vanwege deze bevindingen worden geen problemen verwacht met betrekking tot de aanvaardbaarheid van de signaleringsaanbevelingen.
Haalbaarheid
De werkgroep verwacht geen onoverkomelijke knelpunten in de uitvoerbaarheid van de aanbevelingen. Aandachtspunten voor de implementatie van deze aanbevelingen zijn:
- Aandacht voor het belang van fractuurpreventie bij cliënten in de eerste lijn en het vergroten van kennis op dit gebied en mogelijke interventies ter preventie van fracturen bij deze doelgroep. Voorbeelden hiervan zijn kennis op het gebied van prevalentie van osteoporose (bij vrouwen én mannen), risicofactoren voor fracturen (zoals in de risicofactoren scorelijst) en interventiemogelijkheden (bijv. leefstijlmaatregelen).
- Aandacht voor kennis bij verpleegkundigen, verzorgenden en verpleegkundig specialisten op het gebied van verhoogd fractuurrisico, osteoporose en fractuurpreventie.
- Aandacht voor registratielast bij het gebruik van de risicofactoren scorelijst.
- Aandacht voor organisatie van zorg bij signaleren van verhoogd fractuurrisico en samenwerking met bijvoorbeeld huisarts.
Conclusies
Een samenvatting van de voor de verpleegkundige professional in de eerste lijn relevante aanbevelingen uit de multidisciplinaire richtlijn staat in onderstaand kader: . Voor meer achtergrondinformatie wordt verwezen naar de multidisciplinaire richtlijn Osteoporose en fractuurpreventie.
Personen ≥ 50 jaar met een recente fractuur:
Spoor fractuurpatiënten ≥ 50 jaar systematisch op, zodat deze patiënten optimale aanvullende diagnostiek, leefstijl advies en, indien nodig, valpreventieve adviezen en een medicamenteuze behandeling ter preventie van fracturen krijgen, zodat zo spoedig mogelijk aanvullend onderzoek (conform modules “Meerwaarde van aanvullende VFA bij diagnostiek met DXA”, “Welk laboratoriumonderzoek bij verhoogd fractuurrisico“, “Inschatting valrisico en interventies”) bij vrouwen en mannen ≥50 jaar met een recente fractuur kan plaatsvinden.
Het gaat hierbij niet om fracturen van aangezicht, schedel, vingers, tenen, cervicale wervelkolom, pathologische fracturen en na ernstig ongeval (zoals multitrauma, val van grote hoogte).
Voor specifieke patiëntengroepen weegt de toegevoegde waarde van aanvullend onderzoek mogelijk niet op tegen de belasting. Bijvoorbeeld:
- patiënten met een levensverwachting korter dan een jaar
- patiënten met een complexe multimorbiditeit die na goed overleg (bij voorkeur: patiënt, mantelzorger en in MDO) besluiten niet aan aanvullend onderzoek deel te nemen
- (hoogbejaarde) patiënten die verblijven in een verpleeghuis
Het (tweedelijns) fractuurpreventie team is verantwoordelijk voor het zorgprogramma.
Benader patiënten, die na een fractuur ondanks een uitnodiging daarvoor geen aanvullend onderzoek gehad hebben, actief vanuit de tweede lijn.
Indien patiënten ondanks minimaal éénmalig herhaalde oproep geen aanvullend onderzoek hebben gehad, wordt de huisarts hiervan op de hoogte gebracht. De huisarts zal de patiënt informeren over het belang van aanvullend onderzoek en de patiënt proberen te motiveren. De huisarts kan daarvoor alsnog terugverwijzen naar de tweede lijn.
Personen ≥ 60 jaar met risicofactoren voor een fractuur, zonder recente fractuur en zonder gebruik van glucocorticoïden:
Gebruik de risicofactoren scorelijst voor beslissing over aanvullend onderzoek bij vragen van patiënt of arts over het fractuurrisico bij:
- afwezigheid van een recente fractuur; en
- zonder (voorgeschiedenis van) gebruik van glucocorticoïden; en
- een leeftijd van 60 jaar en ouder.
Verricht bij mannen en vrouwen ≥ 60 jaar met een fractuurrisicoscore van ≥ 4 punten (zie risicofactoren scorelijst) aanvullend onderzoek conform modules:
Personen die behandeld worden met glucocorticoïden:
Volg de aanbevelingen in de module “Medicatie voor fractuurpreventie bij glucocorticoïden”.
Bewegen
Inleiding
Aanbevelingen
DOEN:
Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Breng voorkeuren en beperkingen t.a.v. bewegen in kaart.
- Stel vast of de cliënt voldoende beweegt. Dit betekent per week ten minste 150 minuten matig-intensief bewegen en 2 keer spierversterkende en balansoefeningen.
- Adviseer om voldoende te bewegen als de cliënt nu onvoldoende beweegt.
-
- Het gaat hierbij vooral om gewichtsdragende (botversterkende) interventies zoals wandelen, spierversterkende en balansoefeningen.
- Houd bij het beweegadvies rekening met persoonlijke voorkeuren, mogelijkheden en beperkingen van de cliënt.
- Overweeg begeleiding door een beweegspecialist bij onvoldoende zelfmanagement en bij persoonlijke of complexe problematiek.
- Bespreek met de cliënt hoe het opvolgen van beweegadviezen wordt geëvalueerd.
Aanbevelingen over valpreventie worden gegeven in de module valpreventie.
Overwegingen
Gewenste effecten
Er is enig bewijs gevonden voor de effectiviteit van bewegen op het optreden van fracturen bij mensen met een verhoogd fractuurrisico. Dit geldt met name voor gewichtsdragende (botversterkende) beweeginterventies (zoals wandelen), balanstrainingen en spierversterkende oefeningen, gericht op het behoud van botmassa en het behoud (of verhogen) van spiermassa. Naast dit positieve effect op het optreden van fracturen mag algemeen bekend worden verondersteld dat bewegen bijdraagt aan verschillende aspecten van gezondheid, zoals cardiovasculaire gezondheid en algehele fitheid. Er is geen bewijs gevonden voor de effectiviteit van beweeginterventies op het optreden van fracturen bij mensen met vastgestelde osteoporose vanwege gebrek aan studies hierover. In de multidisciplinaire richtlijn staat bewijs beschreven voor de effectiviteit van beweging op de botmineraaldichtheid en het valrisico . Ook wordt hier beschreven dat beweeginterventies gebaseerd op kracht- en looptraining waarschijnlijk het meest effectief zijn, met name als er botbelasting is en een tijdsinvestering van meer dan 2 uur per week. De beweegrichtlijn adviseert 150 minuten matig intensieve inspanning per week plus tweemaal spier- en botversterkende activiteiten, gecombineerd met balansoefeningen . Dit is in lijn met het bewijs over voorkómen van vallen, verlagen van het valrisico en positieve effecten op botmineraaldichtheid en fracturen.
Ongewenste effecten
Ongewenste effecten van zowel beweegadviezen lijken beperkt. Bewegen kan leiden tot vallen of blessures. Beweeginterventies zouden daarom het meest gericht moeten zijn op gewichtsdragende (botversterkende) beweeginterventies zoals balanstraining, training van spierkracht, mobiliteit en houding.
Kwaliteit van bewijs
De kwaliteit van bewijs is redelijk voor de meeste bestudeerde interventies bij mensen met een verhoogd fractuurrisico. Bij mensen met vastgestelde osteoporose is veel minder onderzoek beschikbaar, hetgeen leidt tot grotere onzekerheid over de effectiviteit van deze interventies.
Waarden en voorkeuren van cliënten
Over het optreden van fracturen als cruciale uitkomstmaat verwacht de werkgroep geen variatie in voorkeuren van cliënten; verwacht wordt dat dit door alle cliënten als cruciaal gezien wordt om te voorkómen.
De werkgroep schat in dat er verschillen zijn in waarden en voorkeuren van cliënten ten aanzien van bewegen en (het opvolgen van) beweegadviezen. Daarbij kan er ook een discrepantie zijn tussen waarden en voorkeuren van een cliënt en die van een betrokken verpleegkundige, verpleegkundig specialist of verzorgende. Deze verschillen in voorkeuren kunnen te maken hebben met überhaupt bewegen als interventie, maar ook met voorkeuren ten aanzien van de wijze van bewegen (bijvoorbeeld al dan niet georganiseerd of in groepsverband) en verschillen in mogelijkheden (bijvoorbeeld vanwege bewegingsbeperkingen of financiële beperkingen).
De werkgroep vindt het daarom van ultiem belang dat bij het geven van beweegadviezen de voorkeuren, huidige gebruiken en beperkingen ten aanzien van beweging in kaart worden gebracht bijvoorbeeld middels een beweeganamnese (bijvoorbeeld met de Osteo-combinorm). Hiermee kunnen cliënten zelf regie behouden of krijgen en kunnen adviezen geïndividualiseerd worden.
Balans gewenste en ongewenste effecten
De gewenste effecten van beweeginterventies zijn beperkt in omvang, maar zijn volgens de werkgroep toch doorslaggevend, omdat ongewenste effecten zeer beperkt zijn.
Economische overwegingen en kosteneffectiviteit
De kosten van bewegen (indien goedkoop bewegen bijvoorbeeld wandelen en balansoefeningen in de eigen omgeving mogelijk is) lijken beperkt en zullen voor de meeste mensen geen belemmering zijn. Dit kunnen echter wel kosten zijn die door de cliënt zelf moeten worden voldaan. Dit zou een drempel voor de implementatie van deze adviezen kunnen zijn. Dat kan ook gelden voor beweeginterventies die in georganiseerd verband worden aangeboden, zoals in sportscholen.
Gelijkheid (health equity)
Er wordt geen invloed verwacht van het doorvoeren van beweegadviezen op de toegankelijkheid van zorg.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van het geven van beweegadviezen, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; deze adviezen kunnen laagdrempelig worden gegeven. Wel kan er een knelpunt zijn om dergelijke adviezen te geven wanneer een verpleegkundige, verzorgende of verpleegkundig specialist op de hoogte is van financiële knelpunten bij een cliënt die het lastiger maken om gezond te bewegen.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van het geven van beweegadviezen, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied.
Conclusies
Beweeginterventies verlagen waarschijnlijk de kans op een (osteoporotische) fractuur bij cliënten in de eerste lijn met een verhoogd fractuurrisico . (GRADE: redelijke zekerheid van bewijs)
Het is niet bekend of beweeginterventies de kans op een (osteoporotische) fractuur verlagen bij cliënten in de eerste lijn met vastgestelde osteoporose. (geen GRADE)
Samenvatting van de literatuur
Er werden 17 systematische reviews over de effectiviteit van beweeginterventies gevonden, steeds met verschillende accenten (bijvoorbeeld alleen vrouwen, alleen over lopen, alleen observationeel onderzoek) en met verschillende publicatiejaren . Besloten is om de meest recente systematische review te gebruiken voor de beantwoording van deze uitgangsvraag . Dit betreft een goed uitgevoerde systematische review waarin 18 RCT’s zijn geïncludeerd, waarin de effectiviteit van beweging werd bestudeerd op onder andere de uitkomstmaat fracturen. Deze studie is samengevat in bijlage 7. Met de gegevens uit de systematische review van Hoffmann et al. zijn nieuwe meta-analyses gemaakt, zodat de absolute effecten van bewegen (die niet in de studie van Hoffmann zijn gerapporteerd) konden worden bepaald voor cliënten met een verhoogd fractuurrisico, zie figuur 2.1 en 2.2.
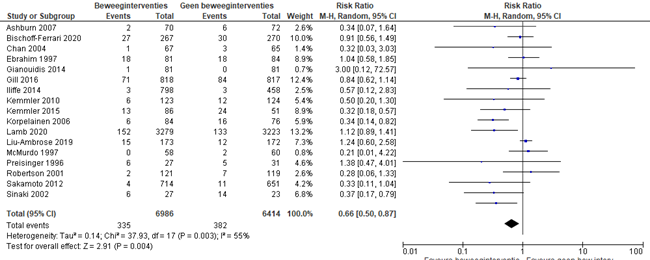 Figuur 2.1. Effectiviteit van beweeginterventies bij mensen met een verhoogd fractuurrisico – uitkomstmaat fracturen
Figuur 2.1. Effectiviteit van beweeginterventies bij mensen met een verhoogd fractuurrisico – uitkomstmaat fracturen
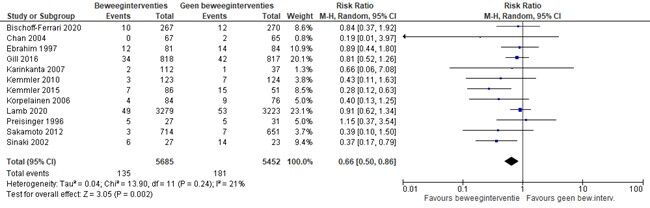 Figuur 2.2. Effectiviteit van beweeginterventies bij mensen met een verhoogd fractuurrisico – uitkomstmaat osteoporotische fracturen
Figuur 2.2. Effectiviteit van beweeginterventies bij mensen met een verhoogd fractuurrisico – uitkomstmaat osteoporotische fracturen
Er zijn geen studies opgenomen die zijn uitgevoerd bij mensen met vastgestelde osteoporose; derhalve is de effectiviteit van beweeginterventies bij cliënten met vastgestelde osteoporose niet bekend.
Een samenvatting van de zekerheid van het bewijs en de resultaten voor cliënten met een verhoogd fractuurrisico is gegeven in tabel 2.1 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 2.1. Summary of findings – beweeginterventies bij cliënten met een verhoogd fractuurrisico
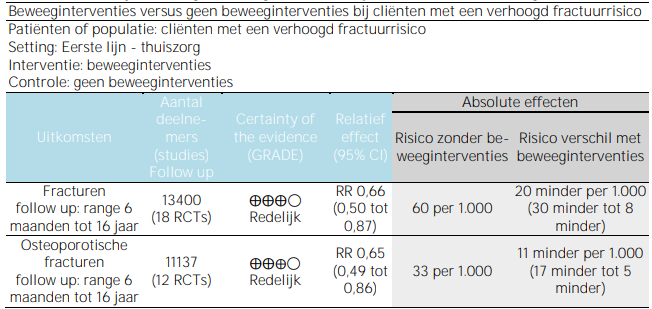 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
De NNT voor de uitkomstmaat fracturen is 50 en voor de uitkomstmaat osteoporotische fracturen 91. Dat betekent dat 50 cliënten met een verhoogd fractuurrisico een beweeginterventie moeten uitvoeren om één fractuur te voorkómen en 91 cliënten met een verhoogd fractuurrisico een beweeginterventie moeten uitvoeren om één osteoporotische fractuur te voorkómen.
Voeding
Inleiding
Aanbevelingen
DOEN:
Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Breng voorkeuren en beperkingen t.a.v. voeding in kaart.
DOEN:
Calcium:
- Stel vast of de cliënt voldoende calciuminname (1000-1100 mg/dag) heeft.
- Voor het bepalen van de calciuminname kan gebruik gemaakt worden van de calciummeter van de Osteoporose Vereniging.
- Adviseer om voldoende calcium te gebruiken als dat nu niet het geval is.
DOEN:
Vitamine D:
- Stel vast of de cliënt dagelijks tenminste 30 minuten overdag buiten komt en adequate vitamine D-suppletie (20 µg (=800IE)) krijgt.
- Adviseer dagelijks tenminste 30 minuten overdag naar buiten te gaan en voldoende vitamine D te gebruiken, als dat nu niet het geval is.
DOEN:
Bij bovenstaande adviezen:
- Voor specifieke voedingsadviezen t.a.v. calcium en vitamine D en doseringen zie multidisciplinaire richtlijn Osteoporose en fractuurpreventie.
- Houd rekening met persoonlijke voorkeuren, mogelijkheden en beperkingen van de cliënt.
- Daarnaast geldt een algemene aanbeveling voor gezonde voeding (zie ook de aanbevelingen voor vitamine K en magnesium uit de multidisciplinaire richtlijn Osteoporose en fractuurpreventie).
- Bespreek met de cliënt hoe het opvolgen van voedingsadviezen wordt geëvalueerd.
Overwegingen
Gewenste effecten
Suppletie van calcium en vitamine D lijkt enigszins effectief in het voorkómen van fracturen bij mensen met een verhoogd fractuurrisico. Bij mensen met vastgestelde osteoporose werd geen effect gevonden. Voor het innemen van voldoende calcium via zuivelconsumptie is onzeker bewijs gevonden. Ook in de multidisciplinaire richtlijn staan argumenten die pleiten voor calcium- en vitamine-D-suppletie bij mensen met een verhoogd fractuurrisico .
Ongewenste effecten
Ongewenste effecten van voedingsadviezen lijken beperkt. Bij te hoge doseringen van vitamine D (valrisico) (dagdoseringen van meer dan 75µg (=3000IE) vitamine-D/dag en periodieke hoge doseringen van vitamine-D (zogenaamde bolus regimes ≥ 1500 µg (=60.000IE) vitamine-D per maand) en calcium (bijv. nierstenen) kunnen ongewenste effecten optreden. Bij gebruikelijke doseringen (zie multidisciplinaire richtlijn osteoporose en fractuurpreventie) is dit niet het geval.
Kwaliteit van bewijs
De kwaliteit van bewijs is redelijk voor de meeste bestudeerde interventies bij mensen met een verhoogd fractuurrisico. Bij mensen met vastgestelde osteoporose is veel minder onderzoek beschikbaar, hetgeen leidt tot grotere onzekerheid over de effectiviteit van deze interventies. De kwaliteit van bewijs voor voedingsinterventies (bijv. zuivel) is zeer laag; dit heeft te maken met beperkingen in de opzet van dergelijke studies.
Waarden en voorkeuren van cliënten
Over het optreden van fracturen als cruciale uitkomstmaat verwacht de werkgroep geen variatie in voorkeuren van cliënten; verwacht wordt dat dit door alle cliënten als cruciaal gezien wordt om te voorkómen.
De werkgroep schat in dat er variatie bestaat in voorkeuren van cliënten ten aanzien van calcium en vitamine D. Dit kan bijvoorbeeld te maken hebben met dieetvoorkeuren (bijv. vegetarisch of veganistisch), dieetbeperkingen (bijvoorbeeld intoleranties) en financiële aspecten. Deze voorkeuren spelen ook een rol bij het advies voor gezonde voeding in het algemeen. Ten aanzien van suppletie van vitamine D en calcium kan variatie tussen cliënten voorkomen vanwege weerstand tegen ‘weer een pilletje’ en vanwege eventuele financiële drempels.
De werkgroep vindt het daarom van ultiem belang dat bij het geven van voedings(suppletie)adviezen de voorkeuren, huidige gebruiken en beperkingen ten aanzien van voeding in kaart worden gebracht bijvoorbeeld middels een voedingsanamnese. Hiermee kunnen cliënten zelf regie behouden of krijgen en kunnen adviezen geïndividualiseerd worden.
Balans gewenste en ongewenste effecten
De gewenste effecten van voedingsinterventies zijn beperkt in omvang, maar zijn volgens de werkgroep toch doorslaggevend, omdat ongewenste effecten zeer beperkt zijn.
Economische overwegingen en kosteneffectiviteit
De kosten van vitamine-D en calciumsuppletie (circa € 4,- per maand) lijken beperkt, en ook kosten van gezonde voeding zullen voor de meeste mensen geen belemmering zijn. Dit zijn echter wel kosten die door de cliënt zelf moeten worden voldaan. Dit zou een drempel voor de implementatie van deze adviezen kunnen zijn.
Gelijkheid (health equity)
Er wordt geen invloed verwacht van het doorvoeren van voedings- en suppletieadviezen op de toegankelijkheid van zorg.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van het geven van voedings- en suppletieadviezen, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; deze adviezen kunnen laagdrempelig worden gegeven. Wel kan er een knelpunt zijn om dergelijke adviezen te geven wanneer een verpleegkundige, verzorgende of verpleegkundig specialist op de hoogte is van financiële knelpunten bij een cliënt om bijvoorbeeld gezonde voeding te kunnen kopen.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van het geven van voedings- en suppletieadviezen, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied. Eventueel kan een diëtist worden ingeschakeld.
Voor het bepalen van de calciuminname kan gebruik worden gemaakt van de calciummeter van de Osteoporose Vereniging. Bij voedingsadviezen moet rekening worden gehouden met eventuele dieetvoorkeuren, intoleranties en financiële beperkingen.
Conclusies
Vitamine-D-suppletie verlaagt de kans op een (osteoporotische) fractuur bij cliënten in de eerste lijn met een verhoogd fractuurrisico of osteoporose waarschijnlijk niet . (GRADE: redelijke zekerheid van bewijs)
Het is niet bekend of calciumsuppletie de kans op een (osteoporotische) fractuur bij cliënten in de eerste lijn met een verhoogd fractuurrisico of osteoporose verlaagt. (geen GRADE)
Vitamine-D + calciumsuppletie verlaagt de kans op een heup- of niet-wervelfractuur bij cliënten in de eerste lijn met een verhoogd fractuurrisico enigszins , maar niet op wervelfracturen of overall fracturen . (GRADE: redelijke zekerheid van bewijs)
Vitamine-D- + calciumsuppletie verlaagt de kans op een (osteoporotische) fractuur bij cliënten in de eerste lijn met vastgestelde osteoporose niet . (GRADE: redelijke zekerheid van bewijst)
De evidence is zeer onzeker over het effect van hoge versus lage zuivelconsumptie op het optreden van heupfracturen bij cliënten met een verhoogd fractuurrisico of vastgestelde osteoporose . (GRADE: zeer lage zekerheid van bewijs)
Er is geen overtuigend bewijs voor de effectiviteit van andere voedingsinterventies op het optreden van fracturen. (geen GRADE)
Samenvatting van de literatuur
Vitamine D-suppletie
Er werden 4 systematische reviews over de effectiviteit van vitamine D-suppletie gevonden, van wisselende kwaliteit en met wisselende populaties . De Cochrane systematische review van Avenell et al. is gericht op de doelgroep van deze richtlijn en kent bovendien een goede kwaliteit. Daarom is besloten van deze review uit te gaan voor de beantwoording van deze uitgangsvraag.(25) Dit betreft een goed uitgevoerde systematische review, waarin 53 RCT’s zijn geïncludeerd, waarin de effectiviteit van vitamine D werd bestudeerd op onder andere de uitkomstmaat fracturen. Deze studie is samengevat in bijlage 7.
Een samenvatting van de zekerheid van het bewijs en de resultaten is gegeven in tabel 3.1 en 3.2 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 3.1. Summary of findings – vitamine D-suppletie bij cliënten met een verhoogd fractuurrisico
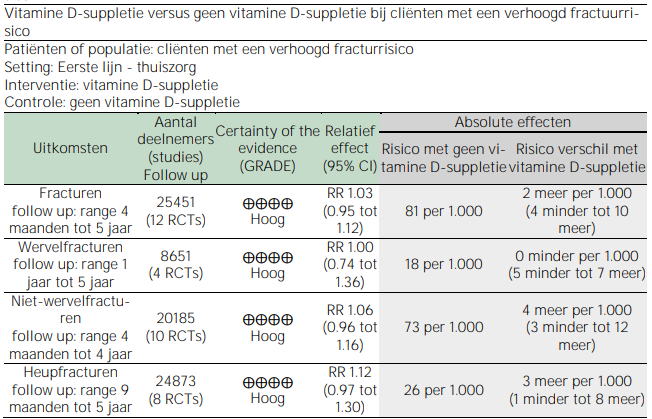 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
Tabel 3.2. Summary of findings – vitamine D-suppletie bij cliënten met vastgestelde osteoporose
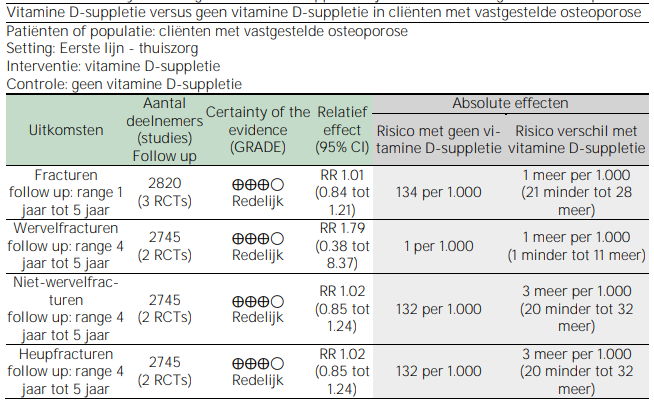 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
Dat betekent dat er, zowel bij cliënten met een verhoogd fractuurrisico als bij cliënten met vastgestelde osteoporose, geen statistisch significant verband gevonden is tussen vitamine D-suppletie en het optreden van fracturen.
Calciumsuppletie
Er werd één systematische review gevonden waarin het effect van calciumsuppletie op fracturen is onderzocht.(30) Dit betreft een matig uitgevoerde systematische review, waarin 26 RCT’s zijn geïncludeerd die het effect onderzocht van calciumsuppletie op het optreden van fracturen. Deze studie is samengevat in bijlage 7. Bij een gedeelte van de geïncludeerde studies is ook vitamine D gesuppleerd. Bovendien zijn niet alle uitkomsten gerapporteerd. Daarom is het niet mogelijk om op basis van deze review conclusies te trekken over de effectiviteit van calciumsuppletie op het optreden van fracturen.
Vitamine D + calciumsuppletie
Er werden 11 systematische reviews gevonden waarin het effect van vitamine D + calciumsuppletie werd onderzocht . De Cochrane systematische review van Avenell et al. is gericht op de doelgroep van deze richtlijn en kent bovendien een goede kwaliteit. Daarom is besloten van deze review uit te gaan voor de beantwoording van deze uitgangsvraag . Dit betreft een goed uitgevoerde systematische review, waarin 53 RCT’s zijn geïncludeerd, waarin de effectiviteit van vitamine D werd bestudeerd op onder andere de uitkomstmaat fracturen. Deze studie is samengevat in bijlage 7.
Een samenvatting van de zekerheid van het bewijs en de resultaten is gegeven in tabel 3.3 en 3.4 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 3.3. Summary of findings – vitamine D + calciumsuppletie bij cliënten met een verhoogd fractuurrisico
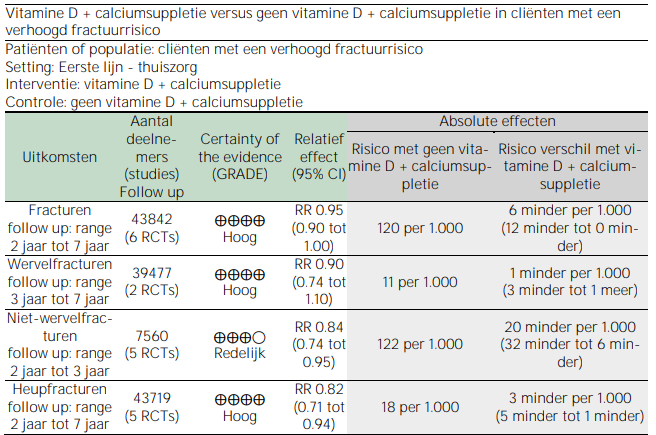 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
Bij cliënten met een verhoogd fractuurrisico werd geen statistisch significant verband gevonden tussen vitamine D- + calciumsuppletie en het optreden van fracturen of wervelfracturen, maar wel voor het optreden van niet-wervelfracturen of heupfracturen. Om één niet-wervelfractuur te voorkómen moeten 50 cliënten met een verhoogd fractuurrisico vitamine D- + calciumsuppletie gebruiken. Om één heupfractuur te voorkómen moeten 333 cliënten met een verhoogd fractuurrisico vitamine D- + calciumsuppletie gebruiken.
Tabel 3.4. Summary of findings – vitamine D + calciumsuppletie bij cliënten met vastgestelde osteoporose
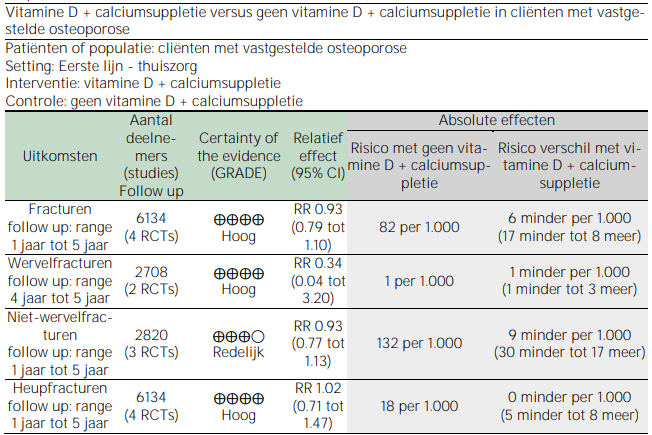 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio
Bij cliënten met vastgestelde osteoporose werd geen statistisch significant verband gevonden tussen vitamine D- + calciumsuppletie en het optreden van fracturen, wervelfracturen, niet-wervelfracturen of heupfracturen.
Zuivelconsumptie
Er werden vijf systematische reviews gevonden, waarin het effect van zuivel-/melkconsumptie op het optreden van fracturen werd onderzocht . De systematische review van Bian et al. geeft hierbij de meest complete data . Daarom is besloten van deze review uit te gaan voor de beantwoording van deze uitgangsvraag. Dit betreft een goed uitgevoerde systematische review, waarin 10 cohortonderzoeken en 8 patiënt-controle onderzoeken zijn geïncludeerd, waarin hoge en lage zuivelconsumptie (zoals in de geïncludeerde studies gedefinieerd) werd vergeleken voor de uitkomstmaat heupfracturen. Deze studie is samengevat in bijlage 7.
Een samenvatting van de zekerheid van het bewijs en de resultaten is gegeven in tabel 3.5 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 3.5. Summary of findings – zuivelconsumptie bij cliënten met een verhoogd fractuurrisico of vastgestelde osteoporose
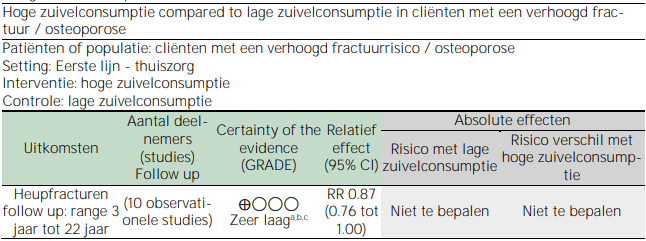 CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio; a. Afgewaardeerd omdat de I2 v.d. meta-analyse 81% was; dit is een indicatie voor heterogeniteit. Ook binnen de subgroepen, waarbinnen verschillende soorten zuivel werden bestudeerd, was sprake van heterogeniteit; b. Afgewaardeerd omdat de geïncludeerde studies maar deels betrekking hebben op deze uitgangsvraag; c. Afgewaardeerd omdat zowel geen effect als een klinisch relevant effect in het 95%BI valt
CI: Confidence interval (betrouwbaarheidsinterval); RR: risk ratio; a. Afgewaardeerd omdat de I2 v.d. meta-analyse 81% was; dit is een indicatie voor heterogeniteit. Ook binnen de subgroepen, waarbinnen verschillende soorten zuivel werden bestudeerd, was sprake van heterogeniteit; b. Afgewaardeerd omdat de geïncludeerde studies maar deels betrekking hebben op deze uitgangsvraag; c. Afgewaardeerd omdat zowel geen effect als een klinisch relevant effect in het 95%BI valt
Dit betekent dat de evidence zeer onzeker is over het effect van een hoge versus lage zuivelconsumptie op het optreden van heupfracturen.
Overige voedingsinterventies
Naast bovengenoemde voedingsinterventies zijn ook systematische reviews over andere voedingsinterventies gevonden. Hierin werd geen overtuigend bewijs (ten minste een statistisch significant en klinisch relevant effect in combinatie met redelijke of hoge zekerheid van bewijs) gevonden voor de effectiviteit van de betreffende voedingsinterventie op het optreden van fracturen. Dit betreft de volgende voedingsinterventies: Mediterraans dieet , fruit en groente consumptie , vitamine C , soja , vitamine A , vitamine K , magnesium , carotenoïden , koolhydraten , vetten , en ‘gezond’ eten versus ‘vlees/western’ .
Ontspanning/slaap
Inleiding
Aanbevelingen
OVERWEEG:
Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
Overweeg om slaapgewoonten in kaart te brengen.
Overweeg slaapadviezen te geven aan cliënten die kort (<7 uur per dag) of juist erg lang (≥9 uur per dag) slapen.
Overwegingen
Gewenste effecten
Erg korte, dan wel erg lange slaapduur per nacht lijkt te zijn geassocieerd met het optreden van fracturen. Het is de vraag of hier sprake is van een oorzaak-gevolg relatie.
Ongewenste effecten
Ongewenste effecten van ontspanningsadviezen lijken beperkt.
Kwaliteit van bewijs
Voor de effectiviteit van ontspanning, rust en slaap is in het geheel geen evidence gevonden.
Waarden en voorkeuren van cliënten
Over het optreden van fracturen als cruciale uitkomstmaat verwacht de werkgroep geen variatie in voorkeuren van cliënten; verwacht wordt dat dit door alle cliënten als cruciaal gezien wordt om te voorkómen.
De werkgroep schat in dat er verschillen zijn in waarden en voorkeuren ten aanzien van (het opvolgen van) ontspannings- en slaapadviezen.
Balans gewenste en ongewenste effecten
De gewenste effecten van ontspannings- en slaapadviezen zijn zeer onzeker, maar zijn volgens de werkgroep toch doorslaggevend, omdat ongewenste effecten niet bekend zijn.
Economische overwegingen en kosteneffectiviteit
Er zijn de werkgroep geen financiële belemmeringen bekend voor de implementatie van ontspannings- en slaapadviezen.
Gelijkheid (health equity)
Er wordt geen invloed verwacht van het doorvoeren van ontspannings- en slaapadviezen op de toegankelijkheid van zorg.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van het geven van ontspannings- en slaapadviezen, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; deze adviezen kunnen laagdrempelig worden gegeven.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van het geven van ontspannings- en slaapadviezen, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied.
Conclusie
Het is niet bekend of interventies op het gebied van ontspanning, rust en slaap de kans op een (osteoporotische) fractuur bij mensen in de eerste lijn met een verhoogd fractuurrisico of osteoporose verlagen. (geen GRADE)
Korte (<7 uur per dag) en lange (≥9 uur per dag) slaap lijkt te zijn geassocieerd met het optreden van fracturen bij mensen in de eerste lijn met een verhoogd fractuurrisico of osteoporose . (GRADE: lage zekerheid van bewijs)
Samenvatting van de literatuur
Er zijn geen systematische reviews gevonden over de effectiviteit van ontspanning, rust en slaap op het optreden van fracturen. Na de tweede search en selectie zijn 6 observationele onderzoek geïncludeerd die associaties onderzochten tussen slaapkarakteristieken en het optreden van fracturen . Deze studies zijn samengevat in bijlage 7. Deze studies zijn beperkt in de kracht van het bewijs vanwege het observationele karakter en beperkingen in de opzet van de onderzoeken. Voor korte slaap (veelal gedefinieerd als <7 uur per nacht, maar ook als <5 of <4 uur per nacht) en juist voor lange slaap (≥9 uur per nacht) werden associaties gevonden met het optreden van fracturen (in verschillende studies gespecificeerd naar bovenste extremiteit, onderste extremiteit, heup- en wervelfracturen). Voor overige slaapvariabelen (bijvoorbeeld gestoorde slaap, slaperigheid overdag, dutjes) werd geen overtuigende associatie met het optreden van fracturen gezien.
Valpreventie
Inleiding
Achtergrond
In de knelpuntenanalyse is het volgende onderliggende knelpunt beschreven:
Verpleegkundigen, verzorgenden en verpleegkundig specialisten hebben naar eigen zeggen te weinig aandacht en kennis over welke preventieve maatregelen zij kunnen toepassen .
Dat geldt specifiek ook voor valpreventiemaatregelen die bij cliënten in de eerste lijn kunnen worden toegepast.
Aanbevelingen
OVERWEEG:
Overweeg de volgende maatregelen bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering): maatregelen
Overwegingen
Gewenste effecten
Vanuit het literatuuronderzoek is er geen overtuigend bewijs gevonden voor één of meerdere valpreventiemaatregelen om fracturen te voorkómen bij cliënten met een verhoogd fractuurrisico. Dit komt overeen met de bevindingen in de multidisciplinaire richtlijn, waarin met name leefstijlpreventieve maatregelen als effectief worden beschreven (en die vallen in deze uitgangsvraag buiten beschouwing, omdat deze al de betreffende module over leefstijlmaatregelen aan de orde komen) . In de multidisciplinaire richtlijn worden daarnaast factoren beschreven die van invloed zijn op het valrisico, namelijk leeftijd, ADL-beperkingen, gewrichtsklachten, gebruik van psychofarmaca, polyfarmacie, comorbiditeit en verminderde visus.
Ongewenste effecten
Er zijn geen ongewenste effecten van valpreventiemaatregelen bekend.
Kwaliteit van bewijs
De kwaliteit van bewijs is zeer laag.
Waarden en voorkeuren van cliënten
Over het optreden van fracturen als cruciale uitkomstmaat verwacht de werkgroep geen variatie in voorkeuren van cliënten; verwacht wordt dat dit door alle cliënten als cruciaal gezien wordt om te voorkómen.
De werkgroep schat in dat er beperkte verschillen zijn in waarden en voorkeuren van cliënten, mogelijk geassocieerd met leeftijd en cultuur, ten aanzien van valpreventiemaatregelen. Daarbij kan er ook een discrepantie zijn tussen waarden en voorkeuren van een cliënt en die van een betrokken verpleegkundige, verpleegkundig specialist of verzorgende. De werkgroep verwacht dat verschillen in voorkeuren met name aan de orde zijn als het gaat om gebruik van alcohol, weerstand tegen het staken van slaapmedicatie en de bereidheid om te participeren in bijvoorbeeld een oefengroep.
Balans gewenste en ongewenste effecten
Er is veel onzekerheid over de gewenste effecten van valpreventiemaatregelen, maar ongewenste effecten zijn niet bekend. Daarom lijkt het de richtlijnwerkgroep logisch om aan te sluiten bij de aanbevelingen uit de multidisciplinaire richtlijn.
Economische overwegingen en kosteneffectiviteit
De kosten van de verschillende maatregelen zijn over het algemeen beperkt. Eventuele aanschaf of vervanging van brillen leidt tot kosten voor de cliënt. Verdergaande maatregelen op het gebied van visus (bijvoorbeeld behandeling cataract) leiden tot medisch-specialistische kosten. Ook zijn er kosten gemoeid met bijvoorbeeld het uitvoeren van een valpreventietraining. Dit betreft kosten voor de cliënt en/of kosten voor de maatschappij (in geval van verzekerde zorg).
Gelijkheid (health equity)
Knelpunten in de betaalbaarheid van brillen en medisch-specialistische vervolgmaatregelen kunnen leiden tot toename van ongelijkheid in de toegankelijkheid van aanbevolen zorg.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van valpreventiemaatregelen, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; deze adviezen kunnen laagdrempelig worden gegeven. Wel kan er een knelpunt zijn om dergelijke adviezen te geven wanneer een verpleegkundige, verzorgende of verpleegkundig specialist op de hoogte is van financiële knelpunten bij een cliënt om bijvoorbeeld een nieuwe bril aan te kunnen schaffen of een valpreventietraining te volgen.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van valpreventiemaatregelen, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied. Dat geldt in het bijzonder voor een aantal aspecten:
Voor achtergrondinformatie over het vaststellen van een verhoogd valrisico verwijst de werkgroep naar de module Inschatting valrisico bij thuiswonende ouderen uit de multidisciplinaire richtlijn Preventie van valincidenten bij ouderen .
Het uitvragen van valrisico verhogende medicatie. Hierbij moet gedacht worden aan onder meer psychofarmaca, cardiovasculaire middelen en bepaalde analgetica. Voor de inventarisatie kan gebruik worden gemaakt van de tabel met potentieel valrisicoverhogende medicijnen uit de multidisciplinaire richtlijn Preventie van valincidenten bij ouderen .
Voor een overzicht van instrumenten die gebruikt kunnen worden voor het bepalen van het looppatroon wordt verwezen naar de website meetinstrumenten in de zorg.
Ten aanzien van staken of verminderen van inname van alcohol en slaapmedicatie kan er sprake zijn van weerstand van de cliënt; dit vraagt anticiperend vermogen van de zorgverlener. Ten aanzien van het advies om een valpreventietraining bij een beweegspecialist te volgen kan er spraken zijn van een knelpunt in de bereikbaarheid bij cliënten met een beperkte mobiliteit.
Conclusies
De evidence is zeer onzeker over het effect en de keuze van valpreventiemaatregelen om fracturen te voorkómen bij cliënten in de eerste lijn met een verhoogd fractuurrisico . (GRADE: zeer lage zekerheid van bewijs)
Samenvatting van de literatuur
Er werden vier systematische reviews over valpreventiemaatregelen op fracturen gevonden . Deze studies zijn samengevat in bijlage 7. Hierin zijn verschillende interventies (met name technologische assistentie, assessment valrisico, assessment en aanpassing omgeving, medicatiebeoordeling, aanpak orthostatische hypotensie, aanpak incontinentie, psychologische interventies, sociale steun, assessment mobiliteit/lopen, check voeten/schoenen, assessment cardiale gezondheid, checken en verbeteren visus, bepalen balans, alarm, heupbeschermer, orthese, aanpassingen vloer) en combinaties daarvan bestudeerd.
Een samenvatting van de zekerheid van het bewijs en de resultaten voor cliënten met een verhoogd fractuurrisico of osteoporose is gegeven in tabel 5.1 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 5.1. Summary of findings – valpreventiemaatregelen* bij cliënten met een verhoogd fractuurrisico
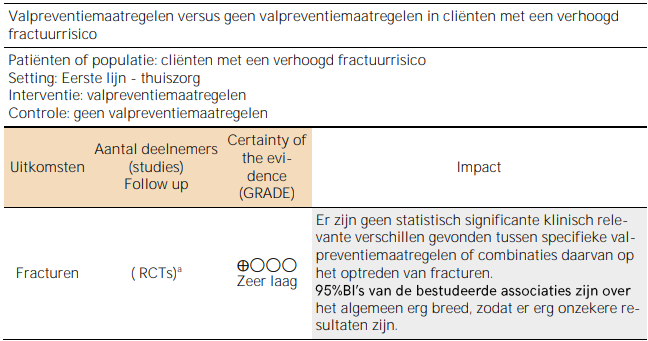 * Leefstijlpreventiemaatregelen zijn bij deze uitgangsvraag buiten beschouwing gelaten, omdat deze al in de uitgangsvragen 2, 3 en 4 behandeld zijn. a. >300 studies; 95%BI: 95% betrouwbaarheidsinterval
* Leefstijlpreventiemaatregelen zijn bij deze uitgangsvraag buiten beschouwing gelaten, omdat deze al in de uitgangsvragen 2, 3 en 4 behandeld zijn. a. >300 studies; 95%BI: 95% betrouwbaarheidsinterval
Voorlichting
Inleiding
Aanbevelingen
OVERWEEG:
Bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering) of vastgestelde osteoporose:
- Je kunt een cliënt (en diens naasten) voorlichten over osteoporose en preventieve maatregelen, met jaarlijkse herhaling.
-
- Denk hierbij aan voorlichting over leefstijl, valpreventie en medicatie.
- De keuze voor individuele en/of groepsvoorlichting kan gemaakt worden op basis van lokale mogelijkheden en persoonlijke voorkeuren van de zorgverlener en de cliënt.
- Bij individuele voorlichting kun je gebruik maken van motiverende gespreksvoering. Daarbij hoort ook het vragen aan de cliënt de informatie in eigen woorden te herhalen.
- Mondelinge voorlichting door verpleegkundigen, verzorgenden en verpleegkundig specialisten kan ondersteund worden met voorlichtingsmateriaal op www.thuisarts.nl en via de Osteoporose Vereniging.
Overwegingen
Gewenste effecten
Vanuit het literatuuronderzoek is er geen overtuigend bewijs gevonden voor het effect en de beste keuze van voorlichtingsmaatregelen om kennis te vergroten en gezond(heids) gedrag te bevorderen specifiek bij cliënten met een verhoogd fractuurrisico. Gewenste effecten van voorlichting kunnen volgens de richtlijnwerkgroep bestaan uit vergroting van kennis, begrip, eigen regie en aanpassing van gedrag. Dit komt overeen met bevindingen over de effectiviteit van voorlichting bij cliënten met andere chronische aandoeningen .
Ongewenste effecten
Er zijn geen ongewenste effecten van voorlichting bekend.
Kwaliteit van bewijs
De kwaliteit van bewijs is zeer laag.
Waarden en voorkeuren van cliënten
De werkgroep schat in dat er enige variatie bestaat in voorkeuren van cliënten voor wat betreft de uitkomstmaten kennis en gezond(heids) gedrag. Daarbij kan er ook een discrepantie zijn tussen waarden en voorkeuren van een cliënt en die van een betrokken verpleegkundige, verpleegkundig specialist of verzorgende. Ook kan er variatie in de voorkeuren bestaan tussen cliënten voor wat betreft deelname aan groepsvoorlichting. De werkgroep verwacht weinig variatie in voorkeuren indien de voorlichting op maat, rekening houdend met de vaardigheden en barrières van de cliënt, kan worden aangeboden.
Balans gewenste en ongewenste effecten
Er is veel onzekerheid over de gewenste effecten van voorlichting, maar ongewenste effecten zijn niet bekend. Daarom kiest de richtlijnwerkgroep voor een voorzichtige aanbeveling vóór het geven van voorlichting.
Economische overwegingen en kosteneffectiviteit
De kosten van voorlichting zijn over het algemeen beperkt en bestaan uit eventuele extra inzet van verpleegkundigen, verpleegkundig specialisten en verzorgenden als het gaat om groepsvoorlichting en eventuele materiële kosten. De richtlijnwerkgroep verwacht dat dit geen belemmering voor cliënten vormt.
Gelijkheid (health equity)
Het aanbevelen van groepsvoorlichting zou kunnen leiden tot toename van ongelijkheid in de toegankelijkheid van zorg bij cliënten voor wie het bereiken van een voorlichtingslocatie een knelpunt is. Ook bij anderstaligen of laaggeletterden zou het geven van voorlichting tot toename van ongelijkheid in de toegankelijkheid van zorg kunnen leiden, als de wijze van informatieverstrekking niet is afgestemd op de doelgroep. Groepsvoorlichting afgestemd op de doelgroep (bijvoorbeeld qua taal) zou daarbij bevorderend kunnen werken.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van voorlichting, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; dit kan laagdrempelig worden gegeven.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van het geven van voorlichting, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied.
Conclusies
De evidence is zeer onzeker over het effect en de keuze van voorlichtingswijzen op kennistoename over osteoporose en preventieve maatregelen bij cliënten in de eerste lijn met een verhoogd fractuurrisico of osteoporose . (GRADE: zeer lage zekerheid van bewijs)
De evidence is zeer onzeker over het effect en de keuze van voorlichtingswijzen op gezond(heids) gedrag bij cliënten in de eerste lijn met een verhoogd fractuurrisico of osteoporose . (GRADE: zeer lage zekerheid van bewijs)
Samenvatting van de literatuur
Er werden 3 systematische reviews over voorlichting/educatie gevonden die kennis en/of gedragsaanpassing evalueerden . Deze studies zijn samengevat in bijlage 7. In deze studies werd met name gekeken naar effecten van groepsvoorlichting en individuele voorlichting, eventueel voorzien van aanvullende informatie (zoals brochures).
Een samenvatting van de zekerheid van het bewijs en de resultaten voor cliënten met een verhoogd fractuurrisico of osteoporose is gegeven in tabel 6.1 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 6.1. Summary of findings – voorlichting* bij cliënten met een verhoogd fractuurrisico of osteoporose
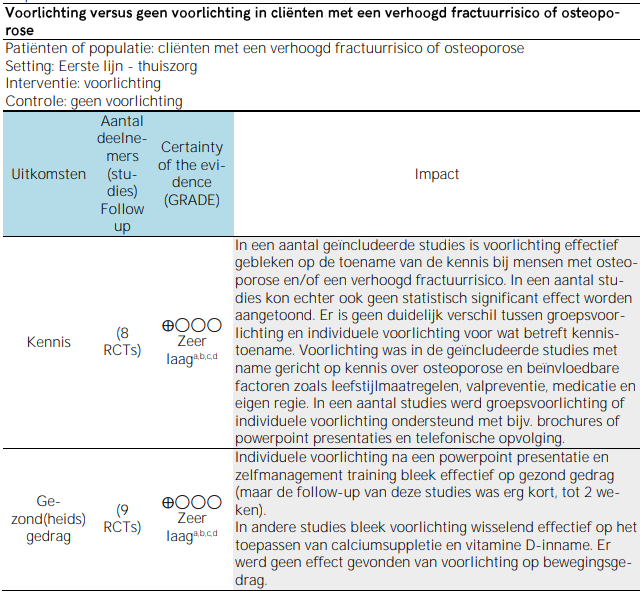 * Voorlichting gericht op verbeteren van medicatietrouw is bij deze uitgangsvraag buiten beschouwing gelaten, omdat dit in uitgangsvraag 7 behandeld wordt.
* Voorlichting gericht op verbeteren van medicatietrouw is bij deze uitgangsvraag buiten beschouwing gelaten, omdat dit in uitgangsvraag 7 behandeld wordt.
a. Forse risk of bias in de opzet v.d. systematische reviews en in de daarin geïncludeerde RCT’s (bijv. t.a.v blindering en selectiebias); b. Er werden uiteenlopende resultaten gevonden in de geïncludeerde studies; c. Vanwege de narratieve rapportage t.a.v. deze uitkomst is onnauwkeurigheid niet te scoren. Daarom is wat meer gewicht toegekend aan het criterium ‘risk of bias’; d. Publicatiebias kan niet worden uitgesloten, maar er is ook geen sterk vermoeden
Medicatietrouw
Inleiding
Achtergrond
In de knelpuntenanalyse is het volgende onderliggende knelpunt beschreven:
- Medicatietrouw is vaak laag onder mensen met osteoporose .
Uit onderzoek blijkt dat 20-30% van de patiënten niet start met behandeling met orale bisfosfonaten nadat dit is voorgeschreven . Daarnaast blijken patiënten vaak doses bisfosfonaat over te slaan en dus de medicatie niet optimaal te gebruiken en wordt het percentage patiënten dat na 1 jaar de bisfosfonaten gebruikt geschat op 16-60% . Therapieontrouw vermindert een optimale osteoporosebehandeling . Therapieontrouw bij patiënten die denosumab voorgeschreven hebben gekregen is geassocieerd met snel botverlies met kans op multipele wervelfracturen .
In deze module ligt de nadruk op het continueren van medicatie voor fractuurpreventie en niet op het al dan niet starten of stoppen daarvan.
Aanbevelingen
DOEN:
Bij cliënten in de eerste lijn die medicatie voor fractuurpreventie gebruiken:
- Signaleer problemen met medicatietrouw volgens de aanbevelingen in de V&VN-richtlijn Medicatietrouw.
- Stimuleer de medicatietrouw volgens de aanbevelingen in de V&VN-richtlijn Medicatietrouw, als er problemen zijn met medicatietrouw.
- Besteed – zowel bij signaleren als bij stimuleren – specifiek aandacht aan:
-
- voorkeuren van de cliënt t.a.v. het gebruik van medicatie;
- het aanbevolen inname-regime;
- bijwerkingen;
- knelpunten met betrekking tot kosten;
- knelpunten met betrekking tot kennis over osteoporose, fractuurrisico, werking van de medicatie en innameregime van de medicatie;
- hulpmiddelen bij het verbeteren van medicatietrouw (bijv. baxter en instructiefilmpjes).
OVERWEEG:
Overweeg bij aanhoudende twijfel over medicatietrouw:
- te overleggen met de apotheker en/of apothekersassistent over afgeleverde medicatie;
- te overleggen met de voorschrijver over alternatieve medicatie.
Overwegingen
Gewenste effecten
De aanbevelingen uit de V&VN-richtlijn Medicatietrouw (2023) sluiten aan bij conclusies uit de literatuur . Hiligsmann et al. publiceerden de resultaten van een Europese expertgroep die determinanten en consequenties van medicatieontrouw bij osteoporosebehandeling in kaart brachten en mogelijke oplossingen voorstelden . Zij beschrijven dat er veel redenen zijn voor therapieontrouw, onder te verdelen in ziektegerelateerde (bijv. polyfarmacie), patiëntgerelateerde (bijv. lage opleiding, beperkte kennis), therapiegerelateerde (bijv. bijwerkingen, complex medicatie innameregime), gezondheidssysteem gerelateerde (bijv. gebrek aan voorlichting), gedrag gerelateerde (bijv. roken) en sociaal-economisch gerelateerde (gebrek aan vergoeding medicatie door verzekering) factoren. Interventies die aansluiten bij deze factoren kunnen de medicatietrouw verbeteren, zodat de kans op fracturen afneemt. Uit een systematische review van Cornelissen et al. over interventies om medicatietrouw bij medicatie voor fractuurpreventie te verbeteren blijkt dat verbeteren van medicatietrouw complex is . Daarbij hebben interventies die zich richten op verschillende aspecten van medicatietrouw en de patiënt actief betrekken bij het verbeteren van de medicatietrouw het meeste effect. Ook patiëntenvoorlichting, monitoring en supervisie, aanpassing van medicatieregime inclusief ondersteuning van de patiënt daarbij, en multidisciplinaire samenwerking lijken een positief effect te hebben op de medicatietrouw bij patiënten met osteoporose.
Ongewenste effecten
Er zijn de werkgroep geen ongewenste effecten van het stimuleren van medicatietrouw bekend.
Balans gewenste en ongewenste effecten
Er is beperkte zekerheid over de voordelige effecten van stimuleren van medicatietrouw. Maar omdat er geen nadelige effecten bekend zijn, slaat de balans door in de richting van de gewenste effecten.
Waarden en voorkeuren van cliënten
De werkgroep constateert dat er verschillen in waarden en voorkeuren van patiënten is voor wat betreft (redenen van) medicatieontrouw. Met name bijwerkingen van medicatie voor fractuurpreventie (bijv. maagklachten bij orale bisfosfonaten of obstipatie bij gebruik van calcium) is een belangrijke reden waarom mensen medicatieontrouw zijn. Volgens de werkgroep zouden bijwerkingen een reden moeten zijn om te zoeken naar een oplossing of alternatief, en niet om (zonder overleg) met de medicatie te stoppen.
Daarnaast kan er sprake zijn van een kennisgebrek bij patiënten; de medicatie is preventief (met andere woorden: patiënten gebruiken dit om géén fractuur te krijgen) en patiënten voelen dus niet of en hoe het werkt. Dit kan leiden tot onzekerheid over het nut van de medicatie, hetgeen medicatieontrouw in de hand werkt. Dat geldt ook voor bijvoorbeeld tegenstrijdige informatie over de effectiviteit van medicatie voor fractuurpreventie vanuit de sociale omgeving of die op internet gepubliceerd wordt.
Problemen met medicatietrouw kunnen daarnaast ontstaan doordat bepaalde medicatie voor fractuurpreventie een specifiek innameregime kent:
- Voor orale bisfosfonaten geldt dat deze ’s ochtends ten minste een half uur voor het eerste eten/drinken/andere geneesmiddelen ingenomen moeten worden terwijl de patiënt rechtop staat of zit. Dit is nodig om de opname van de medicatie te verbeteren en bijwerkingen te beperken.
- Voor halfjaarlijkse injecties met denosumab geldt dat deze strikt elk half jaar genomen moeten worden, omdat anders de kans op botafbraak en multipele wervelfracturen sterk toeneemt (rebound-fenomeen, zie ook multidisciplinaire richtlijn osteoporose en fractuurpreventie).
- Voor toediening van zoledroninezuur (intraveneuze bisfosfonaat) geldt dat een jaarlijkse afspraak moet worden gemaakt.
- Bij calcium en vitamine D tabletten geldt dat dit op recept niet vergoed wordt en ook vrij verkrijgbaar is als supplement. Voor patiënten die calcium en vitamine D zelf aanschaffen bij de drogist, is het belangrijk dat zij weten welk supplement geschikt is (zie ook Osteoporose Vereniging en Thuisarts).
Daarom zou bij patiënten met medicatie voor fractuurpreventie niet alleen moeten worden nagegaan óf de patiënt de medicatie gebruikt, maar ook of deze op de juiste wijze gebruikt worden.
Het is de ervaring van de werkgroep dat patiënten het over het algemeen als positief ervaren dat er aandacht is voor medicatietrouw en dit (positief) gestimuleerd wordt. Daarnaast vindt de richtlijnwerkgroep het belangrijk dat de cliënt zoveel mogelijk eigen regie heeft en dus ook – geïnformeerd – kan besluiten over eventuele alternatieven.
Economische overwegingen en kosteneffectiviteit
Het stimuleren van medicatietrouw kan tijdens de normale werkzaamheden van verpleegkundigen, verpleegkundig specialisten en verzorgenden in de eerste lijn en heeft daardoor niet tot nauwelijks kosten consequenties. Stimuleren van medicatietrouw draagt bij aan een correcte inname van medicatie en daarmee aan het verlagen van het fractuurrisico. Het voorkómen van fracturen draagt bij aan een verlaging van de kosten in de gezondheidszorg.
Er kunnen wel economische redenen bij patiënten zijn voor medicatieontrouw:
Calcium en vitamine D worden niet meer vergoed en moeten dus door patiënten zelf betaald worden.
Halfjaarlijkse injecties met denosumab belasten het eigen risico medische kosten.
Gelijkheid (health equity)
De werkgroep verwacht geen knelpunten voor wat betreft ongelijkheid in de toegankelijkheid van zorg als medicatietrouw gestimuleerd wordt.
Aanvaardbaarheid
De werkgroep schat in dat er geen knelpunten zijn met betrekking tot de aanvaardbaarheid van de aanbevelingen bij verpleegkundigen, verpleegkundig specialisten en verzorgenden. Echter, het is wel belangrijk dat aandacht wordt besteed aan bij wie de zorgverlener terecht kan als er problemen zijn met de therapietrouw van de patiënt. Dan zou overlegd moeten kunnen worden met de regiebehandelaar, bijvoorbeeld de huisarts of (verpleegkundig) specialist.
Haalbaarheid
De werkgroep verwacht geen knelpunten met betrekking tot haalbaarheid van de aanbevelingen, mits de verpleegkundige, verpleegkundig specialist of verzorgende voldoende kennis heeft op dit gebied.
Hulpmiddelen die kunnen bijdragen aan verbetering van medicatietrouw zijn daarnaast:
Het stappenplan voor het signaleren van problemen met medicatietrouw uit de V&VN-richtlijn medicatietrouw kan gebruikt worden .
Afhaalgegevens van medicatie kunnen via de apotheek verkregen worden.
Medicatietrouw kan mogelijk verbeterd worden wanneer de medicatie in een baxter wordt aangeboden.
Op de website https://www.apotheek.nl/ zijn filmpjes beschikbaar over het op de juiste wijze gebruiken van verschillende typen medicatie.
Conclusies
Er is geen literatuuronderzoek uitgevoerd, dus er kunnen geen conclusies op basis van literatuur geformuleerd worden.
Samenvatting van de kennis
In onderstaand kader zijn de aanbevelingen uit de V&VN-richtlijn Medicatietrouw (2023) overgenomen :
Signaleren van medicatieontrouw
DOEN:
Gebruik – als verpleegkundig specialist, specialistisch verpleegkundige, algemeen verpleegkundige, praktijkverpleegkundige, praktijkondersteuner met verpleegkundige achtergrond of verzorgende – een of meerdere van de volgende methoden bij het signaleren van problemen met medicatietrouw bij ambulante cliënten van 18 jaar en ouder die geneesmiddelen gebruiken:
- Door observatie
- In een gesprek
- Door meten
OVERWEEG:
Je kunt bij het toepassen van de methoden ‘Door observatie’, ‘In een gesprek’ en/of ‘ Door meten’ gebruikmaken van het stappenplan ‘Signaleren problemen met medicatietrouw’.
Overweeg ook andere meetmethoden dan genoemd in het stappenplan voor het signaleren van problemen met medicatie. Andere geschikte meetmethoden zijn:
- Het opvragen en tellen van de beschikbare medicatie in huis (‘pill count’).
- Het monitoren van de inname van de medicatie met een elektronisch medicijndoosje dat datum en tijdstip van inname registreert.
- (Digitale) registratie bijvoorbeeld met behulp van smartphone apps (logboek).
In samenwerking met andere zorgverleners: - Via afhaalgegevens in de apotheek, te gebruiken voor het identificeren van het te laat/te vroeg ophalen van de medicatie in de apotheek.
- Via voorschrijfdata, te gebruiken voor het identificeren van het te laat/te vroeg aanvragen van een herhaalrecept bij de voorschrijver.
Interventies bij problemen met medicatietrouw
DOEN:
- Het bevorderen van medicatietrouw is maatwerk. Stem daarom de interventie (zoals aandachtspunten in het gesprek en de frequentie en duur van de interventie) af op de individuele situatie, behoeftes en mogelijkheden van de cliënt of doelgroep. Houd ook rekening met de praktische mogelijkheden en haalbaarheid in je eigen setting.
- Ga in het gesprek met de cliënt na welke problemen met medicatietrouw spelen of te verwachten zijn, zoek samen naar oplossingen die passen bij de situatie en behoeftes van de cliënt en volg (indien mogelijk) of de gekozen aanpak de problemen met medicatietrouw oplost of voorkomt.
- Kies – als verpleegkundig specialist, specialistisch verpleegkundige, algemeen verpleegkundige, praktijkverpleegkundige, praktijkondersteuner met verpleegkundige achtergrond of verzorgende – bij het inzetten van een interventie voor een effectieve interventie voor het bevorderen van de medicatietrouw die past bij de fase van het medicatiegebruik (fase 1. Starten, fase 2. Gebruiken, fase 3. Stoppen). Zie het stappenplan ‘Verbeteren medicatietrouw’ voor effectieve interventies per fase.
OVERWEEG:
Je kunt gebruikmaken van het stappenplan ‘Verbeteren medicatietrouw’ bij het bevorderen van de medicatietrouw bij ambulante cliënten van 18 jaar en ouder.
7. Valpreventie
7.1 Inleiding
7.1.1 Achtergrond
In de knelpuntenanalyse is het volgende onderliggende knelpunt beschreven:
Verpleegkundigen, verzorgenden en verpleegkundig specialisten hebben naar eigen zeggen te weinig aandacht en kennis over welke preventieve maatregelen zij kunnen toepassen .
Dat geldt specifiek ook voor valpreventiemaatregelen die bij cliënten in de eerste lijn kunnen worden toegepast.
7.1.2 Methode
Systematisch literatuuronderzoek
7.2 Aanbevelingen
OVERWEEG:
Overweeg de volgende maatregelen bij een cliënt in de eerste lijn met een verhoogd fractuurrisico (zie module signalering): maatregelen
7.3 Overwegingen
Gewenste effecten
Vanuit het literatuuronderzoek is er geen overtuigend bewijs gevonden voor één of meerdere valpreventiemaatregelen om fracturen te voorkómen bij cliënten met een verhoogd fractuurrisico. Dit komt overeen met de bevindingen in de multidisciplinaire richtlijn, waarin met name leefstijlpreventieve maatregelen als effectief worden beschreven (en die vallen in deze uitgangsvraag buiten beschouwing, omdat deze al de betreffende module over leefstijlmaatregelen aan de orde komen) . In de multidisciplinaire richtlijn worden daarnaast factoren beschreven die van invloed zijn op het valrisico, namelijk leeftijd, ADL-beperkingen, gewrichtsklachten, gebruik van psychofarmaca, polyfarmacie, comorbiditeit en verminderde visus.
Ongewenste effecten
Er zijn geen ongewenste effecten van valpreventiemaatregelen bekend.
Kwaliteit van bewijs
De kwaliteit van bewijs is zeer laag.
Waarden en voorkeuren van cliënten
Over het optreden van fracturen als cruciale uitkomstmaat verwacht de werkgroep geen variatie in voorkeuren van cliënten; verwacht wordt dat dit door alle cliënten als cruciaal gezien wordt om te voorkómen.
De werkgroep schat in dat er beperkte verschillen zijn in waarden en voorkeuren van cliënten, mogelijk geassocieerd met leeftijd en cultuur, ten aanzien van valpreventiemaatregelen. Daarbij kan er ook een discrepantie zijn tussen waarden en voorkeuren van een cliënt en die van een betrokken verpleegkundige, verpleegkundig specialist of verzorgende. De werkgroep verwacht dat verschillen in voorkeuren met name aan de orde zijn als het gaat om gebruik van alcohol, weerstand tegen het staken van slaapmedicatie en de bereidheid om te participeren in bijvoorbeeld een oefengroep.
Balans gewenste en ongewenste effecten
Er is veel onzekerheid over de gewenste effecten van valpreventiemaatregelen, maar ongewenste effecten zijn niet bekend. Daarom lijkt het de richtlijnwerkgroep logisch om aan te sluiten bij de aanbevelingen uit de multidisciplinaire richtlijn.
Economische overwegingen en kosteneffectiviteit
De kosten van de verschillende maatregelen zijn over het algemeen beperkt. Eventuele aanschaf of vervanging van brillen leidt tot kosten voor de cliënt. Verdergaande maatregelen op het gebied van visus (bijvoorbeeld behandeling cataract) leiden tot medisch-specialistische kosten. Ook zijn er kosten gemoeid met bijvoorbeeld het uitvoeren van een valpreventietraining. Dit betreft kosten voor de cliënt en/of kosten voor de maatschappij (in geval van verzekerde zorg).
Gelijkheid (health equity)
Knelpunten in de betaalbaarheid van brillen en medisch-specialistische vervolgmaatregelen kunnen leiden tot toename van ongelijkheid in de toegankelijkheid van aanbevolen zorg.
Aanvaardbaarheid
Er worden geen knelpunten verwacht in de aanvaardbaarheid van valpreventiemaatregelen, zowel bij verpleegkundigen, verzorgenden en verpleegkundig specialisten als bij cliënten; deze adviezen kunnen laagdrempelig worden gegeven. Wel kan er een knelpunt zijn om dergelijke adviezen te geven wanneer een verpleegkundige, verzorgende of verpleegkundig specialist op de hoogte is van financiële knelpunten bij een cliënt om bijvoorbeeld een nieuwe bril aan te kunnen schaffen of een valpreventietraining te volgen.
Haalbaarheid
Er worden geen grote knelpunten verwacht met betrekking tot de haalbaarheid van valpreventiemaatregelen, indien de verpleegkundige, verzorgende of verpleegkundig specialist voldoende kennis heeft op dit gebied. Dat geldt in het bijzonder voor een aantal aspecten:
Voor achtergrondinformatie over het vaststellen van een verhoogd valrisico verwijst de werkgroep naar de module Inschatting valrisico bij thuiswonende ouderen uit de multidisciplinaire richtlijn Preventie van valincidenten bij ouderen .
Het uitvragen van valrisico verhogende medicatie. Hierbij moet gedacht worden aan onder meer psychofarmaca, cardiovasculaire middelen en bepaalde analgetica. Voor de inventarisatie kan gebruik worden gemaakt van de tabel met potentieel valrisicoverhogende medicijnen uit de multidisciplinaire richtlijn Preventie van valincidenten bij ouderen .
Voor een overzicht van instrumenten die gebruikt kunnen worden voor het bepalen van het looppatroon wordt verwezen naar de website meetinstrumenten in de zorg.
Ten aanzien van staken of verminderen van inname van alcohol en slaapmedicatie kan er sprake zijn van weerstand van de cliënt; dit vraagt anticiperend vermogen van de zorgverlener. Ten aanzien van het advies om een valpreventietraining bij een beweegspecialist te volgen kan er spraken zijn van een knelpunt in de bereikbaarheid bij cliënten met een beperkte mobiliteit.
7.4 Conclusies
De evidence is zeer onzeker over het effect en de keuze van valpreventiemaatregelen om fracturen te voorkómen bij cliënten in de eerste lijn met een verhoogd fractuurrisico . (GRADE: zeer lage zekerheid van bewijs)
7.5 Samenvatting van de literatuur
Er werden vier systematische reviews over valpreventiemaatregelen op fracturen gevonden . Deze studies zijn samengevat in bijlage 7. Hierin zijn verschillende interventies (met name technologische assistentie, assessment valrisico, assessment en aanpassing omgeving, medicatiebeoordeling, aanpak orthostatische hypotensie, aanpak incontinentie, psychologische interventies, sociale steun, assessment mobiliteit/lopen, check voeten/schoenen, assessment cardiale gezondheid, checken en verbeteren visus, bepalen balans, alarm, heupbeschermer, orthese, aanpassingen vloer) en combinaties daarvan bestudeerd.
Een samenvatting van de zekerheid van het bewijs en de resultaten voor cliënten met een verhoogd fractuurrisico of osteoporose is gegeven in tabel 5.1 met een uitgebreidere weergave van de zekerheid van het bewijs in bijlage 7.
Tabel 5.1. Summary of findings – valpreventiemaatregelen* bij cliënten met een verhoogd fractuurrisico
 * Leefstijlpreventiemaatregelen zijn bij deze uitgangsvraag buiten beschouwing gelaten, omdat deze al in de uitgangsvragen 2, 3 en 4 behandeld zijn. a. >300 studies; 95%BI: 95% betrouwbaarheidsinterval
* Leefstijlpreventiemaatregelen zijn bij deze uitgangsvraag buiten beschouwing gelaten, omdat deze al in de uitgangsvragen 2, 3 en 4 behandeld zijn. a. >300 studies; 95%BI: 95% betrouwbaarheidsinterval
Referenties
- Dautzenberg L, Beglinger S, Tsokani S, Zevgiti S, Raijmann RCMA, Rodondi N, et al. Interventions for preventing falls and fall-related fractures in community-dwelling older adults: A systematic review and network meta-analysis. Journal of the American Geriatrics Society. 2021;69(10):2973-84.
- Hopewell S, Copsey B, Nicolson P, Adedire B, Boniface G, Lamb S. Multifactorial interventions for preventing falls in older people living in the community: a systematic review and meta-analysis of 41 trials and almost 20 000 participants. British journal of sports medicine. 2020;54(22):1340-50.
- Morello RT, Soh SE, Behm K, Egan A, Ayton D, Hill K, et al. Multifactorial falls prevention programmes for older adults presenting to the emergency department with a fall: systematic review and meta-analysis. Injury prevention : journal of the International Society for Child and Adolescent Injury Prevention. 2019;25(6):557-64.
- Tricco AC, Thomas SM, Veroniki AA, Hamid JS, Cogo E, Strifler L, et al. Comparisons of Interventions for Preventing Falls in Older Adults: A Systematic Review and Meta-analysis. United States2017 2017-11-7. 1687-99 p.
- FMS. Multidisciplinaire richtlijn Osteoporose en fractuurpreventie 2022 [Available from: https://richtlijnendatabase.nl/richtlijn/osteoporose_en_fractuurpreventie/startpagina_-_osteoporose_en_fractuurpreventie.html.
- Geriatrie NVvK. Richtlijn Preventie van valincidenten bij ouderen. 2017.
- Groot Kd, Verest W, Donker G, Francke A. Verpleging en verzorging bij mensen met osteoporose en fractuurrisico. Een knelpuntenanalyse. Utrecht: NIVEL; 2019.