Normenkader Indicatieproces
Het Normenkader Indicatieproces beschrijft 5 normen. In deze normen staat waar je als verpleegkundige aan moet voldoen als je een indicatie stelt voor zorg thuis (extramurale zorg) vanuit de Zorgverzekeringswet (Zvw). De normen horen bij de professionele standaard en geven aan wat je in het indicatieproces moet doen. Hieronder lees je een samenvatting van het normenkader en vind je antwoorden op veelgestelde vragen.
- International Classification of Functioning, Disability and Health (ICF)
- Omaha System
- NANDA-International
- Nursing Outcome Classification (NOC)
- Nursing Intervention Classification (NIC)
- Je bent BIG-geregistreerd én voldoet aan een of meer van de volgende punten:
- Je bent verpleegkundige met een hbo-V-getuigschrift (Bachelor) en/of verpleegkundigen met een getuigschrift Verplegingswetenschappen/ Gezondheidswetenschappen (Master);
- Je bent verpleegkundige met een A-diploma met de wijkaantekening (MGZ)
- Je bent verpleegkundige die voor 2018 zijn opgenomen in het deskundigheidsgebied wijkverpleegkundige in het Kwaliteitsregister V&V;
- Je bent verpleegkundige met een erkende relevante verpleegkundige NLQF6 vervolgopleiding die past binnen één van de volgende expertisegebieden: Wijkverpleegkundige, Kinderverpleegkundige, Dementieverpleegkundige, Technische thuiszorgverpleegkundige;
- Je bent verpleegkundige met een kinderaantekening en een afgeronde HIK-training
- Je hebt aantoonbaar een aanvullende geaccrediteerde training vakbekwaam indiceren gevolgd van minimaal 24 uur.
Indiceerde je al vóór januari 2025? Dan moet je aan voorwaarde 1, 3 en 4 voldoen. Start je met indiceren vanaf januari 2025? Dan moet je aan alle 4 de voorwaarden voldoen. - Je maakt relevante deskundigheidsbevordering in het eigen vakgebied aantoonbaar via een portfolio, bijvoorbeeld het Kwaliteitsregister V&V of een Learning Management System (LMS) via de werkgever.
- Je neemt minimaal 3 keer per jaar aantoonbaar deel aan intercollegiale toetsing met als onderwerp indicatiestelling Zvw. Je brengt minimaal 1 keer per jaar een eigen indicatie in voor intercollegiale toetsing.
-
Intercollegiale toetsing richt zich op vakinhoudelijk en professioneel handelen. Je bespreekt met collega’s hoe je je werk uitvoert en hoe dat past binnen de professionele standaard, zoals richtlijnen, protocollen en beroepsnormen. Samen kijk je kritisch naar het handelen van de casusinbrenger: wat ging goed, wat kan beter, en wat leer je daarvan? Bekijk ook de werkwijze over intercollegiale toetsing.
Voorbeeld: Je bespreekt met collega’s een door jou gestelde indicatie. Jullie vergelijken deze met de richtlijn en bespreken of je tot de juiste interventies bent gekomen.
- Intervisie gaat over persoonlijke reflectie op je eigen denken en gedrag. Je staat stil bij jouw handelen in een situatie en onderzoekt hoe je daarmee bent omgegaan. De focus ligt op persoonlijke ontwikkeling, niet per se op richtlijnen of professionele standaarden.
Voorbeeld: Je bespreekt een situatie waarin je moeite had om grenzen aan te geven tegenover een familie van een zorgvrager, en denkt na over wat je daarin kunt leren. - overstijgend denken
- klinisch redeneren
- reflecterend vermogen
Samenvatting Normenkader
Wat is het Normenkader Indicatieproces?
Binnen de Zvw is de verpleegkundige verantwoordelijk voor het indicatieproces. Dit proces bestaat uit het vaststellen van de zorgbehoefte en het organiseren van deze zorg. Dit doe je op basis van klinisch redeneren. Hierbij verzamel en analyseer je gegevens. Samen met de zorgvrager en naasten kijk je welke zorg het best past bij hem of haar (gezamenlijke besluitvorming). Tijdens het indicatieproces staan het versterken van de eigen regie en zelfredzaamheid van de zorgvrager en het steunsysteem (zoals naasten, mantelzorgers en vrijwilligers) centraal.
Het Normenkader Indicatieproces bestaat uit 5 normen. Deze normen maken duidelijk wat je moet doen in het indicatieproces. Ook dragen ze bij aan eenduidigheid en uniformiteit. Dit is belangrijk voor iedereen die betrokken is. Zoals zorgvragers en hun steunsysteem, verpleegkundigen en verzorgenden, zorgverzekeraars en zorgaanbieders. De normen zijn ook belangrijk voor samenwerkingspartners zoals huisartsen, paramedici en hulpverleners uit andere domeinen.
Voor wie is het Normenkader Indicatieproces?
Het Normenkader Indicatieproces geldt voor verpleegkundigen die een indicatie stellen voor zorg in de eigen omgeving van de zorgvrager, binnen de Zvw.
Waarom is het Normenkader Indicatieproces uit 2014 vernieuwd?
In 2014 is het normenkader opgesteld door de beroepsgroep. Sindsdien is er veel veranderd in de zorg. Het normenkader uit 2014 past niet meer goed bij de praktijk. In de praktijk blijkt dat de normen op meerdere manieren worden geïnterpreteerd en toegepast. Het vernieuwde normenkader verduidelijkt de begrippen rondom indiceren en het verpleegkundig proces.
In norm 1 is professionele autonomie opgedeeld in klinische autonomie en beroepsautonomie. Ook norm 2 is veranderd. Daarin staat nu wie mag indiceren en welke scholingen daarvoor nodig zijn. Daarnaast beschrijft deze norm intercollegiale toetsing. Tot slot zijn norm 5 (verslaglegging) en norm 6 (overdracht) samengevoegd. In 2027 bepalen we opnieuw of het normenkader nog voldoet.
Norm 1: Autonomie
Norm 1: Het indicatieproces vindt plaats op basis van professionele autonomie.
De eerste norm gaat over professionele autonomie. Dit betekent dat je zelfstandig beslissingen kunt nemen en daar verantwoordelijkheid voor neemt. Professionele autonomie bestaat uit klinische autonomie en beroepsautonomie. Klinische autonomie houdt in dat je als professional de regie neemt over de zorg. Dit draagt bij aan een hogere kwaliteit van zorg en veiligheid voor de zorgvrager. Beroepsautonomie betekent dat je verpleegkundig leiderschap toont. Hierdoor kun je invloed hebben op de zorg, het beleid en veranderingen binnen en eventueel buiten de organisatie.
Deze norm betekent ook dat je je laat leiden door je professionele kennis, waarbij de kwaliteit van zorg voor de zorgvrager voorop staat. Je werkt volgens de nieuwste wetenschap. En zorgt ervoor dat je verpleegkundige kennis altijd up-to-date is. Je bent bevoegd en bekwaam. En werkt volgens beroepsnormen, kwaliteitsrichtlijnen en wet- en regelgeving. Ook gebruik je een wetenschappelijk gevalideerd verpleegkundig classificatiesysteem. De bekendste en meest gebruikte gevalideerde verpleegkundige classificatiesystemen zijn:
Daarnaast werk je regionaal en ben je onderdeel van het lokale netwerk of het regionale professionele netwerk in de eerstelijnszorg. Je werkt samen met andere disciplines en vraagt advies wanneer het nodig is. Indiceren is een integraal deel van het verpleegkundig proces. Als verpleegkundige ben je betrokken bij het totale zorgproces samen met je wijkteam. Het is niet de bedoeling dat je alléén maar indiceert.
Vanuit de professionele autonomie is het belangrijk dat je bij het indicatieproces volgens de 4 O’s werkt. Dit betekent dat je Objectief, Onbevooroordeeld, Onafhankelijk en Onderbouwd je indicatie en zorgplan opstelt. Daarom mag de indicatiestelling alleen worden gedaan door een verpleegkundige die geen persoonlijke band of familieband (1e of 2e graad) heeft met de zorgvrager.
Bekijk norm 1 uit de het Normenkader Indicatieproces voor meer informatie over professionele autonomie.
Norm 2: Aantoonbaar vakbekwaam
Norm 2: Het indicatieproces wordt gedaan door een verpleegkundige die aantoonbaar vakbekwaam is.
Je moet aan 4 voorwaarden voldoen om te laten zien dat je aantoonbaar vakbekwaam bent om het indicatieproces voor de Zvw uit te voeren (binnen jouw eigen deskundigheidsgebied). En om in te schatten wanneer je hulp van anderen nodig hebt. Naast zorginhoudelijke kennis is ook een grondige kennis van de sociale kaart en de vigerende wet- en regelgeving noodzakelijk.
Dit zijn de 4 voorwaarden waar je aan moet voldoen:
Intercollegiale toetsing vs. intervisie
De termen intercollegiale toetsing en intervisie worden vaak door elkaar gebruikt. Ze gaan allebei over reflecteren. Ook gebruik je bij beide vormen een afgesproken methode. Maar de termen betekenen niet hetzelfde:
Om vakbekwaam te kunnen indiceren, volg je een training die in totaal minimaal 24 uur duurt. Dit staat gelijk aan 24 accreditatiepunten. De training mag bestaan uit meerdere losse onderdelen of bijeenkomsten. In deze training moeten de volgende 3 competenties worden behandeld:
Bekijk norm 2 uit het Normenkader Indicatieproces voor meer informatie over de 4 voorwaarden.
Norm 3: Eigen regie en zelfredzaamheid
Norm 3: Het indicatieproces is gericht op versterken van eigen regie en zelfredzaamheid van de zorgvrager en zijn steunsysteem.
Bij het indicatieproces staat de eigen regie van de zorgvrager centraal, net als preventie en zelfmanagement. Ook het versterken van de eigen regie is belangrijk.
Je kijkt naar de zorgvrager in zijn of haar eigen context. Daarbij let je op hoe stabiel de situatie is en hoe goed de zorgvrager nieuwe vaardigheden en zijn of haar steunsysteem kan aanleren, bijvoorbeeld door de inzet van (digitale) hulpmiddelen. Je houdt ook rekening met het ziekte-inzicht van de zorgvrager en zijn of haar steunsysteem. Ook houd je rekening met de complexiteit van de zorg en omgeving rondom de zorgvrager.
Waar nodig kan ook een andere zorgprofessional hierbij betrokken worden. Dit hoeft niet altijd de verpleegkundige te zijn; het kan ook een andere deskundige zijn uit het zorg- of welzijnsdomein. Soms is het nodig om samen met de zorgvrager te bespreken wat niet mogelijk is in de zorg, omdat niet alles kan zoals iemand gewend is of graag wil. Je weegt de voor- en nadelen van de zorgopties af om zo tot de best passende zorg te komen.
Onderstaande afbeelding (figuur 2) laat stap voor stap zien hoe je de zelfredzaamheid van de zorgvrager en zijn steunsysteem onderzoekt, in relatie tot het besluit om professionele zorg in te zetten. De piramide lees je van boven naar beneden en moet bij iedere evaluatie opnieuw worden doorlopen.
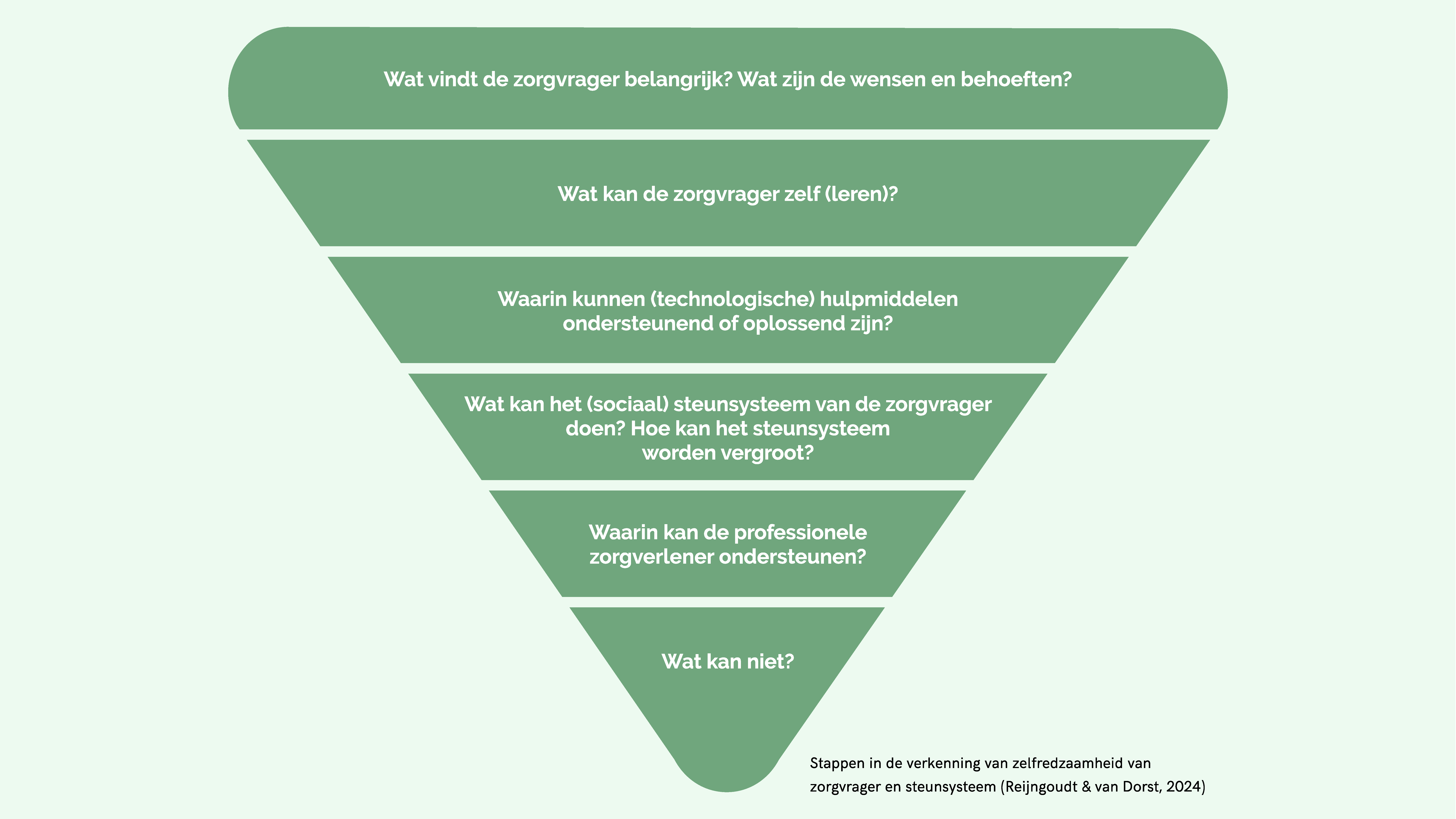
Bekijk norm 3 uit het Normenkader Indicatieproces voor meer informatie over het versterken van eigen regie en de zelfredzaamheid.
Norm 4: Verpleegkundig proces
Norm 4: Besluitvorming rond het indicatieproces vindt plaats op basis van het verpleegkundig proces.
Het indiceren en organiseren van zorg is niet los te zien van zorguitvoering. Het verpleegkundig proces bestaat uit gegevensverzameling (anamnese), het vaststellen van verpleegkundige diagnoses, gewenste zorguitkomsten, interventies, uitvoering en evaluatie. Je doorloopt dus voortdurend alle stappen uit het verpleegkundig proces.
Bij het verpleegkundig proces gebruik je de methode klinisch redeneren. Daarmee neem je besluiten over welke zorg het beste past. Je verzamelt en bekijkt informatie over de zorgvrager met behulp van onderstaand figuur. Zo ontdek je welke vragen of problemen er zijn en wat iemand nog wél kan. Op basis daarvan kies je passende doelen en zorgacties.
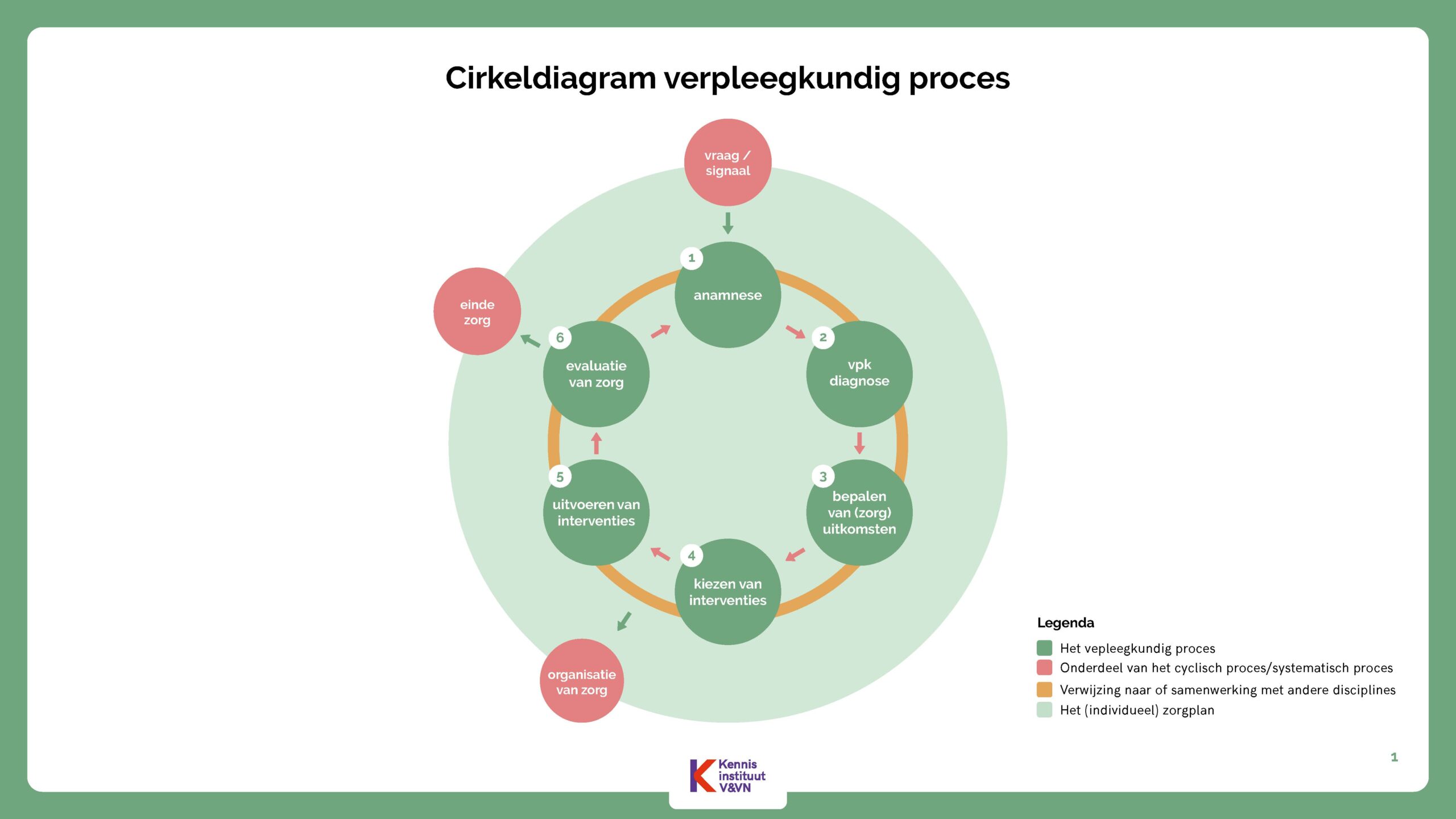
Bekijk norm 4 uit het Normenkader Indicatieproces voor meer informatie over het verpleegkundig proces.
Norm 5: Verslaglegging en overdracht
Norm 5: De verslaglegging en verpleegkundige overdracht voldoen aan de V&VN-richtlijn voor verslaglegging en de standaard voor overdracht van zorg.
Goede verslaglegging is belangrijk voor het rapporteren, vaststellen, verlenen, voortzetten, evalueren, overdragen en monitoren van de zorg. In een individueel zorgplan staat in ieder geval informatie over wat voor zorg iemand nodig heeft, hoeveel zorg, hoe lang de zorg duurt en wat de doelen zijn van de zorg (de gewenste zorguitkomsten).
Een goede overdracht is belangrijk voor de continuïteit van zorg voor de zorgvrager binnen alle zorgdomeinen. Je kiest zelf de meest passende manier van overdragen. Voor goede verslaglegging dien je de V&VN-richtlijn Verslaglegging te volgen. Ook gebruik je een wetenschappelijk gevalideerd verpleegkundig classificatiesysteem.
Bekijk norm 5 uit het Normenkader Indicatieproces voor meer informatie over de verslaglegging en overdracht.
- Vakinhoudelijke normen: vakinhoudelijke en technische regels, (zorg)standaarden, richtlijnen en protocollen, beroepscode en gedragsregels en beroepsprofielen
- Juridische normen: wet- en regelgeving, uitspraken van de (tucht)rechter
- Mengvormen: richtlijnen van de inspectie (opgelegd aan instellingen)
Veelgestelde vragen
Hieronder staan veelgestelde vragen en de bijbehorende antwoorden over het indicatieproces. Staat jouw vraag er niet tussen of heb je een opmerking? Stuur dan een mail naar indicatiestelling@venvn.nl.
In norm 2 lees je aan welke voorwaarden je moet voldoen om aan te tonen dat je vakbekwaam bent.
In het kwaliteitsregister of jouw portfolio houd je bij welke scholingen, trainingen, vakbladen en deelnames aan intercollegiale toetsingen je hebt gevolgd of gedaan.
In de scholing komen alle facetten van de professionele standaard aan bod. De professionele standaard bevat:
Daarnaast moeten de volgende 3 competenties behandeld worden:
1. overstijgend denken
2. klinisch redeneren
3. reflecterend vermogen
Tot slot dient de verpleegkundige als onderdeel van de scholing minimaal één indicatie (Zvw) in haar geheel uit te werken, welke getoetst en als voldoende beoordeeld dient te zijn door de opleider.
De training moet minimaal 24 uur duren en moet geaccrediteerd zijn. Dat betekent dat er accreditatie gegeven is vanuit het kwaliteitsregister V&V. Overige deskundigheidsbevorderende activiteiten (ODA) zijn niet geaccrediteerd en dienen dus niet als training voor het indiceren.
De scholingseis van 24 accreditatiepunten is gebaseerd op het scholingsaanbod dat momenteel gangbaar is. 24 uur wordt gezien als het minimale aantal uren om competenties eigen te maken en te oefenen met indiceren.
Ja, dat mag. Je kunt ook verschillende trainingen volgen, zolang je maar kunt aantonen dat de eerdergenoemde competenties in de scholing uitgebreid aan bod zijn gekomen, bijvoorbeeld door middel van een certificaat. Je mag pas gaan indiceren als je 24 accreditatiepunten verzameld hebt.
Er zijn verschillende opleidingsinstituten die trainingen vakbekwaam indiceren aanbieden, waaronder verschillende hogescholen. Of organisaties als Zorg Educatie Nederland, ISZA Scholingen, ZorgScholing, Zorg voor leren, KMBV.nl, Wijkzorg Academie, Indiqualis, GrowWork en CME-Online.
Intercollegiale toetsing richt zich op vakinhoudelijk en professioneel handelen. Je bespreekt met collega’s hoe je je werk uitvoert en hoe dat past binnen de professionele standaard, zoals richtlijnen, protocollen en beroepsnormen. Samen kijk je kritisch naar het handelen van de casusinbrenger: wat ging goed, wat kan beter, en wat leer je daarvan? Bekijk ook de werkwijze over intercollegiale toetsing.
Voorbeeld: Je bespreekt met collega’s een door jou gestelde indicatie. Jullie vergelijken deze met de richtlijn en bespreken of je tot de juiste interventies bent gekomen.
Het verschil tussen intercollegiale toetsing en intervisie lees je in norm 2.
Er wordt aangeraden om een groep tussen de 4 en 8 personen te hanteren. Wanneer de groepen te groot zijn kan het voorkomen dat niet iedereen aan de beurt komt om een casus in te brengen. Je kunt ook afspreken om een casus in te brengen in een teamoverleg of ander overleg. Ook kan er in een bijeenkomst 2 casussen besproken worden.
Werk je alleen of in een klein team? Dan kan het organiseren van intercollegiale toetsing een uitdaging lijken. Gelukkig zijn er verschillende manieren om intercollegiale toetsing te organiseren:
1. Sluit je aan bij een andere organisatie: Je kunt samenwerken met een andere thuiszorgorganisatie of collega-zorgaanbieder om samen toetsingsmomenten te organiseren.
2. Doe mee aan een regionaal initiatief: In veel regio’s zijn er netwerken of samenwerkingsverbanden waarin kleine zorgaanbieders gezamenlijk intercollegiale toetsing doen.
3. Maak gebruik van (online) toetsingsaanbieders: Er zijn diverse organisaties die intercollegiale toetsing faciliteren – ook digitaal. Voorbeelden zijn Zorg Educatie Nederland, ZorgScholing en de Wijkzorgacademie
De begeleider bij de intercollegiale toetsing moet een wijkverpleegkundige zijn die zelf mag indiceren. In het Normenkader Indicatieproces staan verder geen eisen voor de begeleider. Je kunt als begeleider wel een training volgen. Ook kan er een train-de-trainer-traject opgezet worden binnen jouw organisatie.
Je dient een verslag te maken van de intercollegiale toetsing. Neem dit op in je eigen portfolio van jouw organisatie of in het kwaliteitsregister. Dit kun je doen door het format verslaglegging intercollegiale toetsing in te vullen.
In de zorg is het gebruik van uniforme terminologie van belang om misverstanden te voorkomen en om efficiënt samen te kunnen werken. Door het gebruik van wetenschappelijk gevalideerde verpleegkundige classificatiesystemen hanteren verpleegkundigen dezelfde taal en kan het klinisch redeneren worden vereenvoudigd.
De bekendste en meest gebruikte gevalideerde verpleegkundige classificatiesystemen zijn:
• International Classification of Functioning, Disability and Health (ICF)
• Omaha System
• NANDA-International
• Nursing Outcome Classification (NOC)
• Nursing Intervention Classification (NIC)
Ja, verpleegkundigen die een diploma hebben als kinderverpleegkundige en de 48 uur durende HIK-scholing gevolgd hebben mogen ook indiceren.
Indien de opleiding geriatrie en gerontologie opleidt voor de ouderenzorg in de wijk en de verpleegkundige daarmee voldoet aan het expertisegebied wijkverpleegkundige, dan is deze bevoegd om te indiceren.
In het expertisegebied van de geriatrieverpleegkundige staat: “Kan de indicatie voor de zorg in de thuissituatie vaststellen (= bachelor-niveau)”. Dus dit expertisegebied laat zien dat de geriatrieverpleegkundige een relevante verpleegkundige vervolgopleiding heeft gevolgd, die past binnen de 4 expertisegebieden die benoemd worden in het normenkader (wijk-, technische thuiszorg-, dementie- en kinderverpleegkundigen). En daarmee is het te objectiveren en te onderbouwen dat een geriatrieverpleegkundige in zijn of haar eigen deskundigheidsgebied gewoon kan en mag indiceren.
Ja, ook voor de evaluatie en de herindicatie geldt dat deze bij de client thuis moet gebeuren. Daarbij is het ook belangrijk dat de verpleegkundige de zorgvrager en zijn systeem kent en betrokken is bij de uitvoering van de zorg.
Nee, dat is niet toegestaan. Een mbo-verpleegkundige is bevoegd om de zorg op te starten en zorgvuldig te registreren, maar de indicatiestelling moet altijd fysiek worden uitgevoerd door een hbo-opgeleide wijkverpleegkundige. Fysieke aanwezigheid is nodig om de zorgsituatie van de zorgvrager goed te beoordelen.
Klinisch redeneren – een kerncompetentie binnen het verpleegkundig proces – vereist directe betrokkenheid bij de zorgverlening en kan niet op afstand worden toegepast. Het indiceren en organiseren van zorg horen bij de uitvoering van die zorg en vragen om inzicht in de zorgvrager en zijn of haar sociale situatie. Alleen de wijkverpleegkundige heeft het vereiste deskundigheidsniveau om deze zorgvuldig en transparant uit te voeren.
Nee, dat is niet toegestaan.
Meer informatie
Nieuw
Toolbox Indicatieproces Wijkverpleging
De Toolbox Indicatieproces Wijkverpleging bevat meetinstrumenten die kunnen helpen bij het vaststellen van de zorgvraag en zorgbehoefte van de cliënt. Denk bijvoorbeeld aan vragenlijsten, observatielijsten en checklists. De tools uit de online toolbox ondersteunen het indicatieproces, maar het is niet verplicht om ze te gebruiken.