Decubitus
Decubitus komt bij veel zorgvragers voor en is meestal pijnlijk. Dit heeft vaak een negatieve invloed op iemands kwaliteit van leven. Tegelijkertijd kan decubitus vaak met goede preventie worden voorkomen. Als verpleegkundige, verzorgende of verpleegkundig specialist heb je een belangrijke rol bij het voorkomen en signaleren van decubitus. De richtlijn ‘Decubitus’ biedt handvatten voor het herkennen, voorkomen en behandelen van decubitus. Hieronder vind je de belangrijkste aanbevelingen uit de richtlijn.
- Gebruik jouw klinische blik en eventueel een passend risicobeoordelingsinstrument, zoals de Bradenschaal, bij het inschatten van het risico.
- Als de zorgvrager al decubitus heeft, registreer dit dan in het dossier.
- Als de zorgvrager een verhoogd risico heeft op decubitus, start dan gelijk met preventieve maatregelen.
- Evalueer en herhaal de risicobeoordeling als de situatie van de zorgvrager verandert.
- decubitus heeft of plekken met niet-wegdrukbare roodheid;
- op de intensive care of in de operatiekamer ligt;
- een dwarslaesie heeft;
- in de terminale fase is.
- een drukverlagend matras
- extra steunvlakken, zoals een gezichtskussen
- een drukverlagend zitkussen voor in de (rol)stoel
- hielbeschermer
- Beoordeel de huid regelmatig op risicoplekken, (niet-)wegdrukbare roodheid en huidafwijking. Houd hierbij rekening met de volgende factoren: temperatuur, oedeem, verandering in weefselconsistentie, aanwezigheid van vocht en plaatselijke pijn.
- Inspecteer de huid in ieder geval dagelijks en twee keer per dag wanneer de huid op en rondom medische hulpmiddelen tekenen van drukklachten vertoont.
- Bij zorgvragers met een risico op decubitus moet je de huid binnen 8 uur na het vaststellen van het risico te beoordelen.
- Houd de huid schoon en droog.
- Gebruik bij het wassen van de zorgvrager een pH-gebalanceerde huidreiniger.
- Gebruik een barrièremiddel, bijvoorbeeld een crème met zinkoxide, om de blootgestelde huid tegen vocht te beschermen.
Samenvatting
Wat is decubitus?
Decubitus is een plaatselijke schade aan de huid en/of het onderliggende weefsel. Deze schade ontstaat door druk op de huid of door druk samen met schuifkrachten op de huid. Decubitus ontwikkelt zich meestal op plekken van het lichaam waar zich een bot vlak onder de huid bevindt. Of op plekken waar (medische) hulpmiddelen op het lichaam drukken.
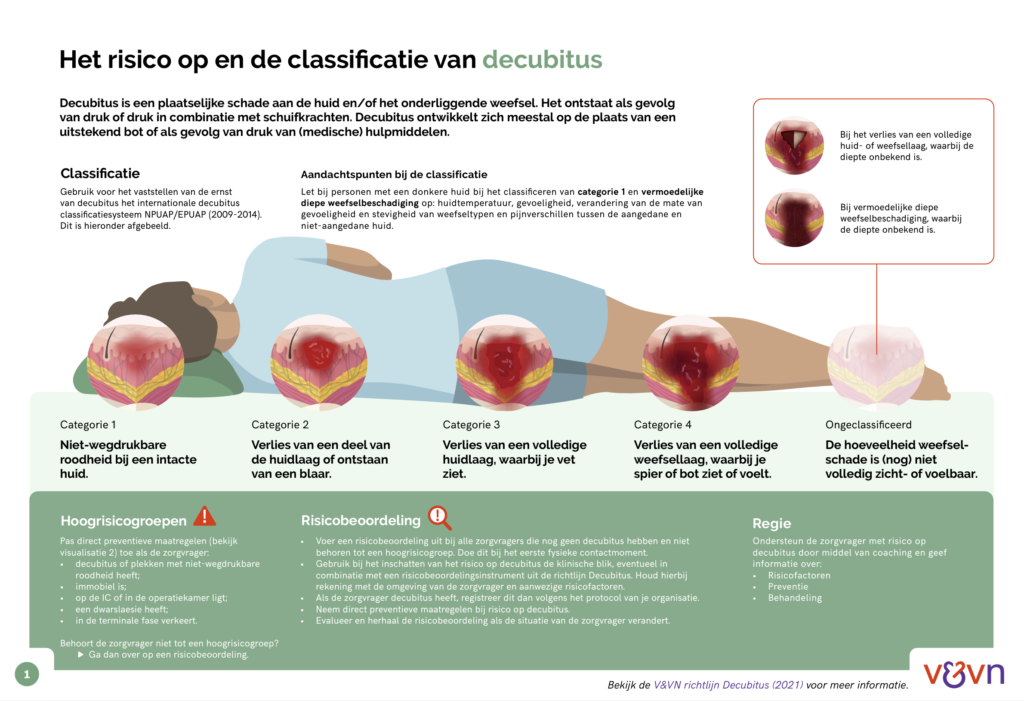
Je kunt het internationale NPUAP/EPUAP-decubitusclassificatiesysteem gebruiken om te bepalen hoe erg de decubitus is. Dit classificatiesysteem heeft de volgende categorieën:
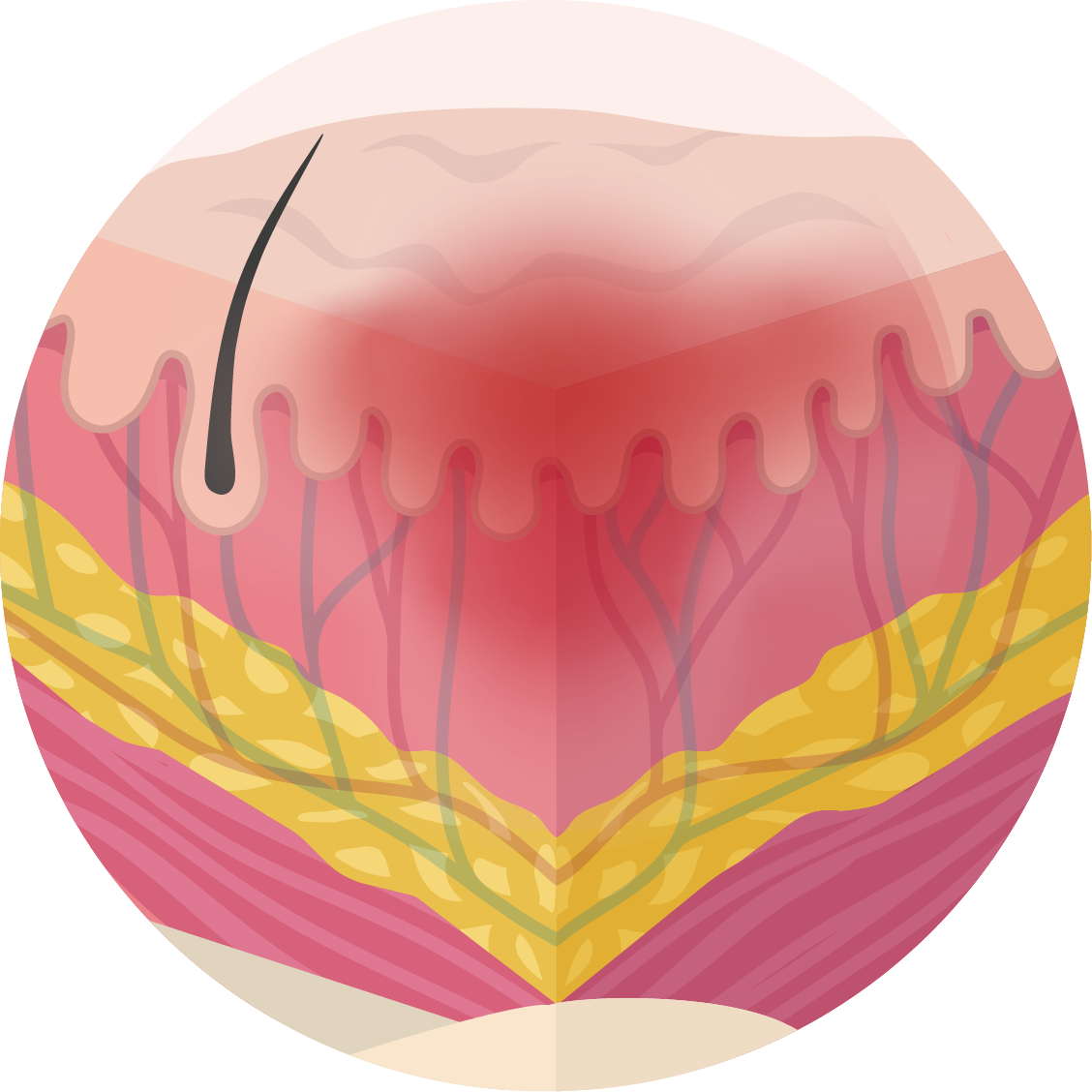
Categorie 1
Niet-wegdrukbare roodheid bij een intacte huid
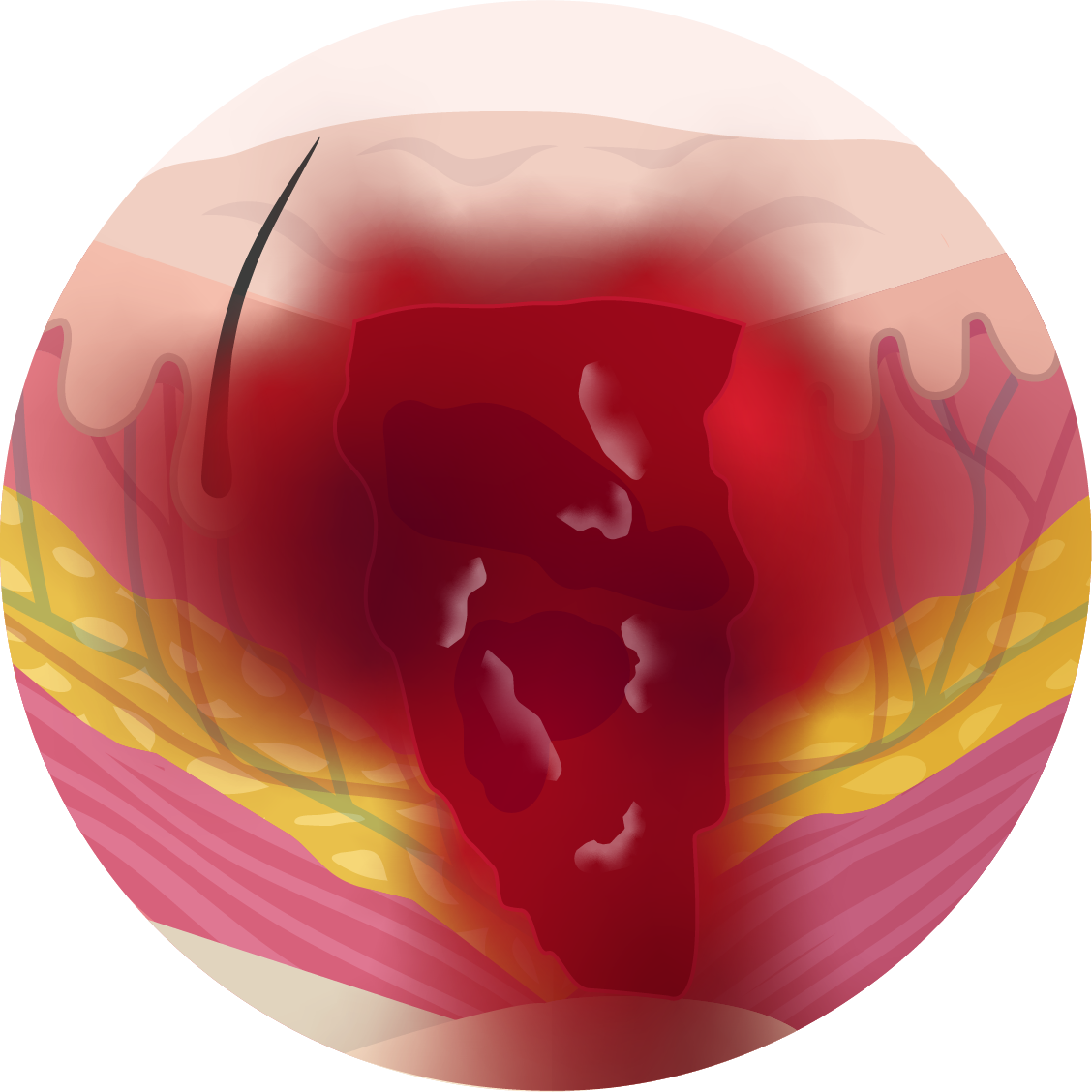
Categorie 4
Verlies van een volledige weefsellaag, waarbij je spier of bot ziet of voelt
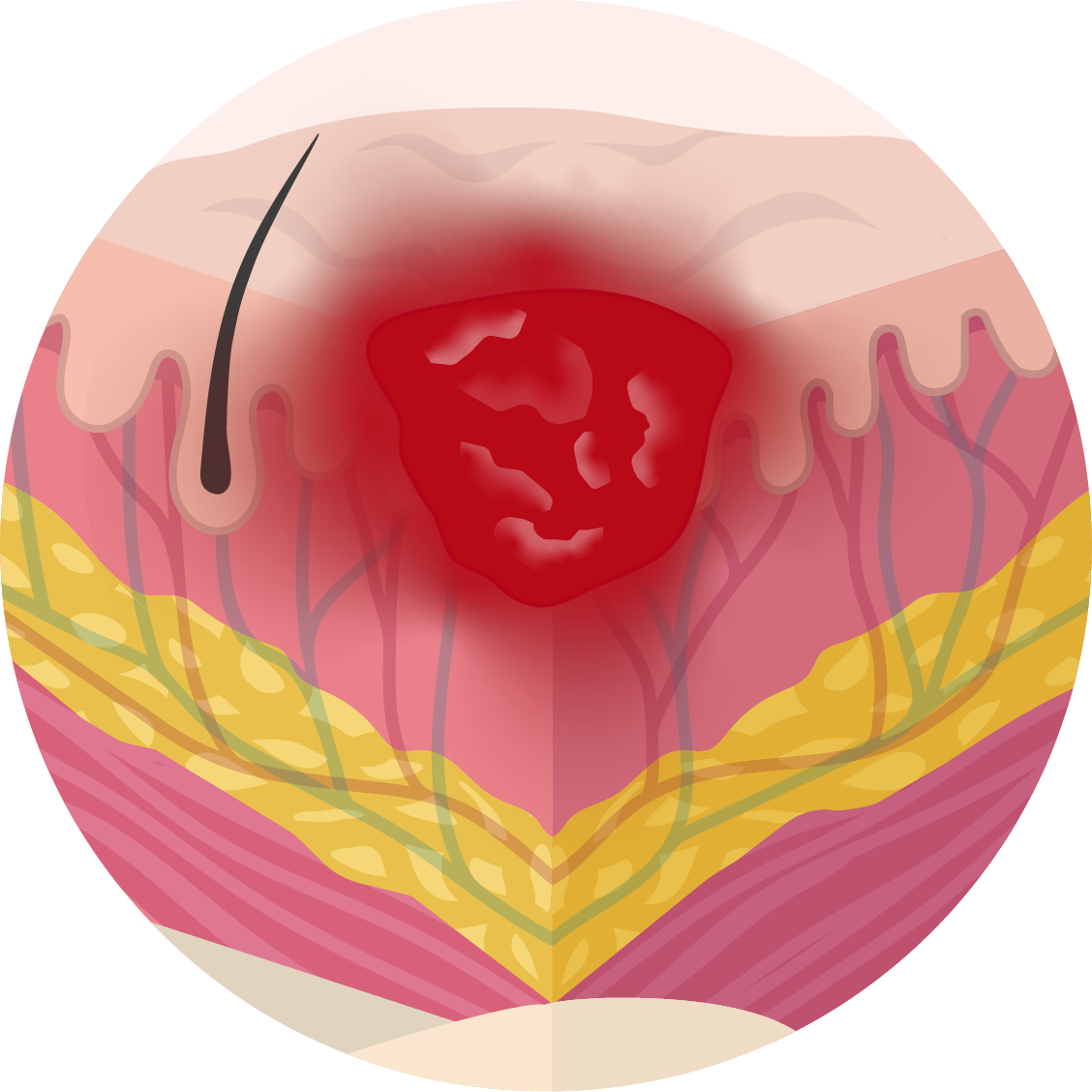
Categorie 2
Verlies van een deel van de huidlaag of ontstaan van een blaar
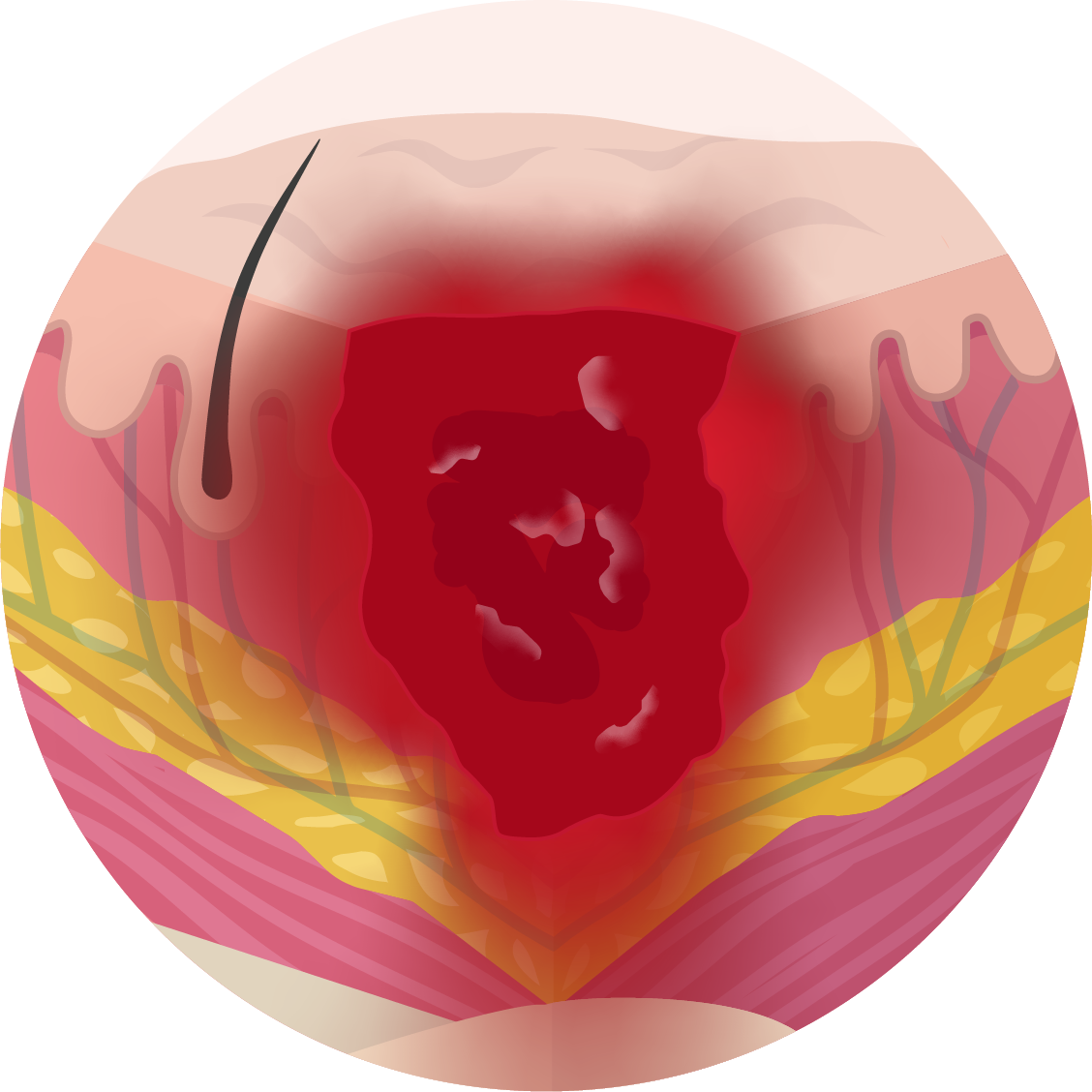
Ongeclassificeerd
Verlies van volledige huid- of weefsellaag, maar diepte is onbekend
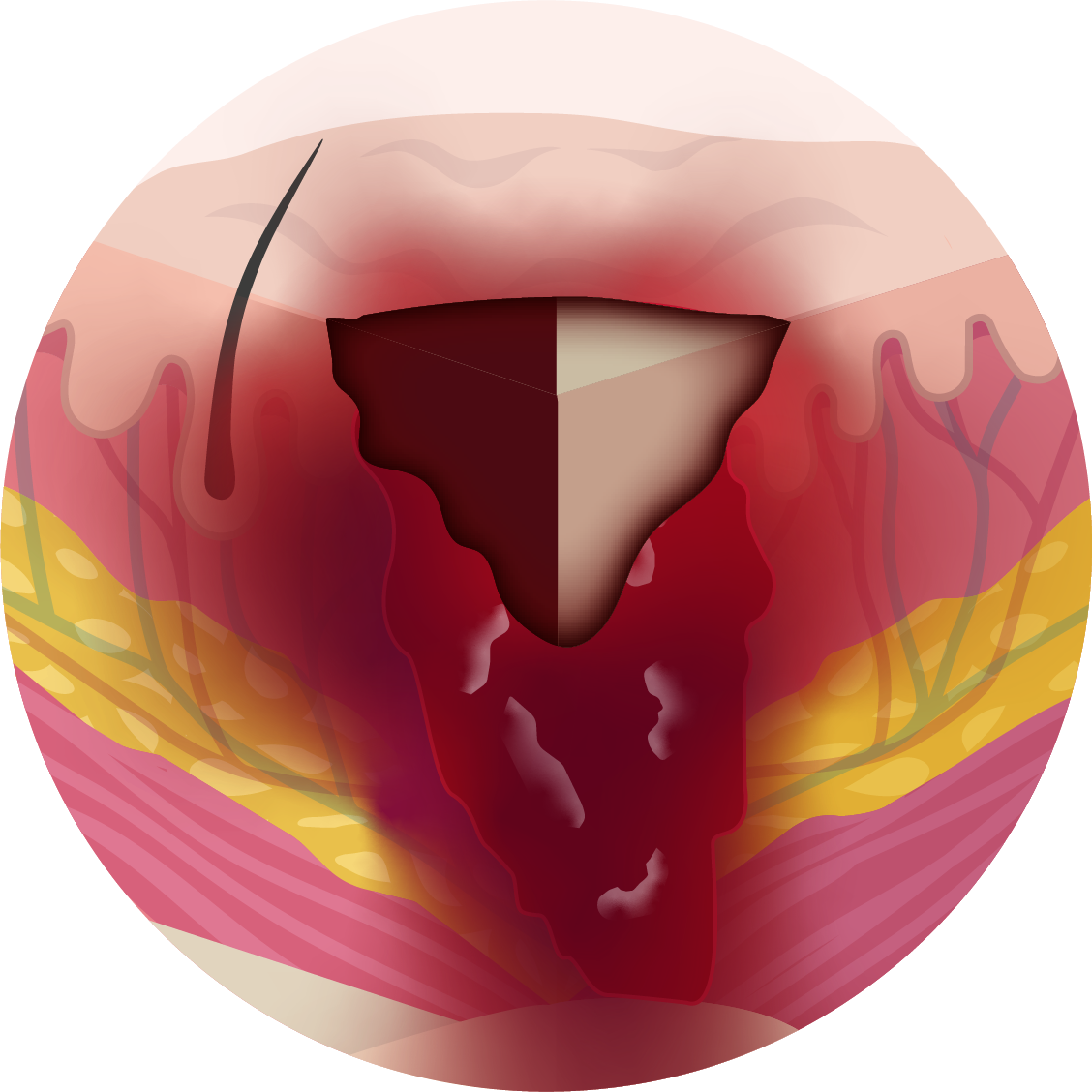
Categorie 3
Verlies van een volledige huidlaag, waarbij je vet ziet
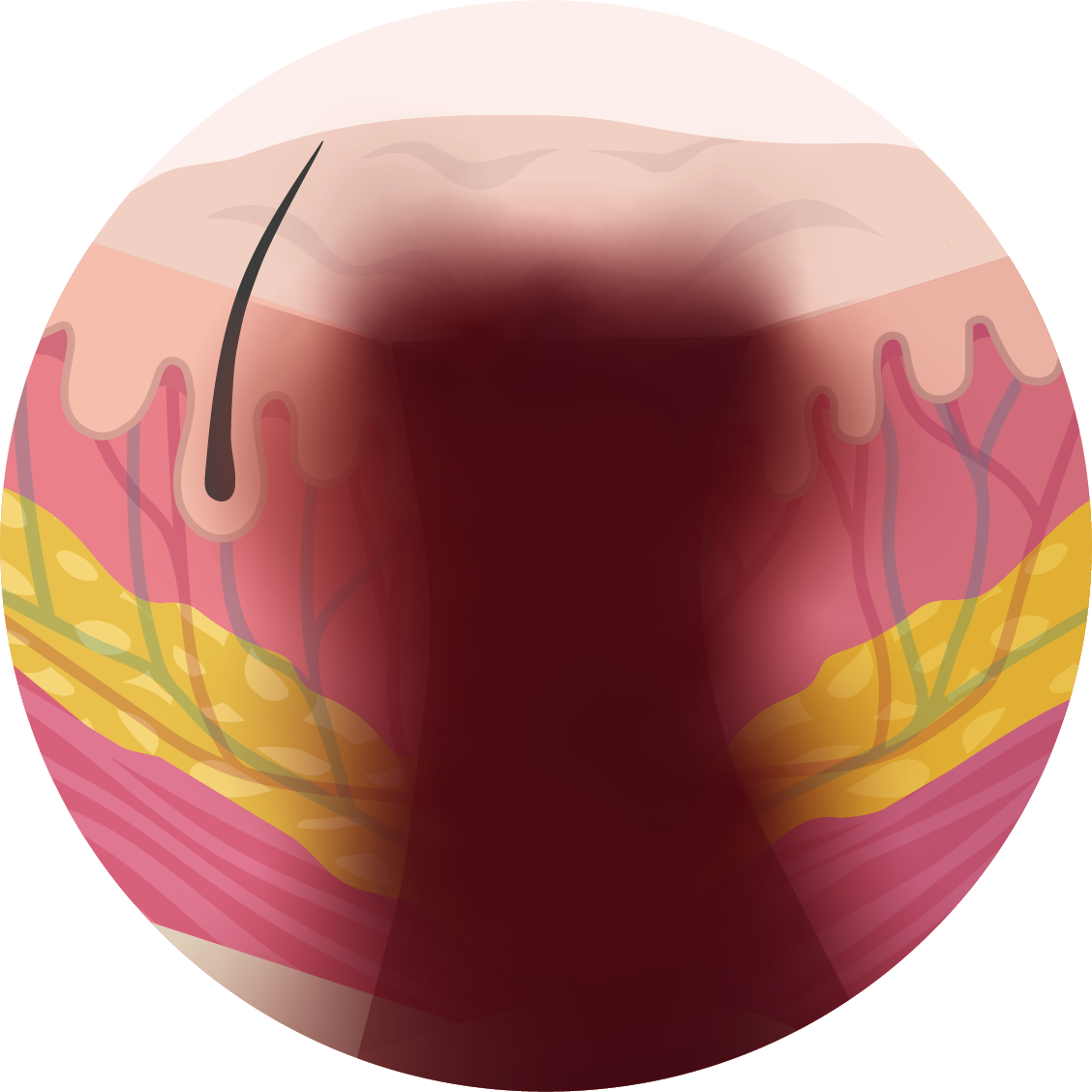
Ongeclassificeerd
Vermoedelijk diepe weefselbeschadiging, maar diepte is onbekend
Bij zorgvragers met een zwarte huid kunnen categorie 1 en vermoedelijke diepe weefselbeschadiging lastiger te herkennen zijn. Let dan vooral op de huidtemperatuur, (verandering van) gevoeligheid, verandering van stevigheid van weefseltypen en pijnverschillen tussen de aangedane en niet-aangedane huid.
Bekijk het hoofdstuk ‘Classificatiesysteem’ van de richtlijn en de infographic Signalering voor meer informatie over het classificatiesysteem en de kenmerken van iedere categorie.
Risicobeoordeling
Om in te schatten of een zorgvrager risico loopt op decubitus, voer je zo snel mogelijk nadat iemand in zorg komt een risicobeoordeling uit. Bijvoorbeeld tijdens het eerste fysieke contactmoment. Doe dit ook als de zorgvrager niet tot een risicogroep behoort.
Zorgvragers met een hoog risico
Pas direct preventieve maatregelen toe als de zorgvrager:
Bekijk in de richtlijn het hoofdstuk ‘Risicobeoordelingsinstrumenten’ voor een overzicht van risicobeoordelingsinstrumenten die bruikbaar zijn.
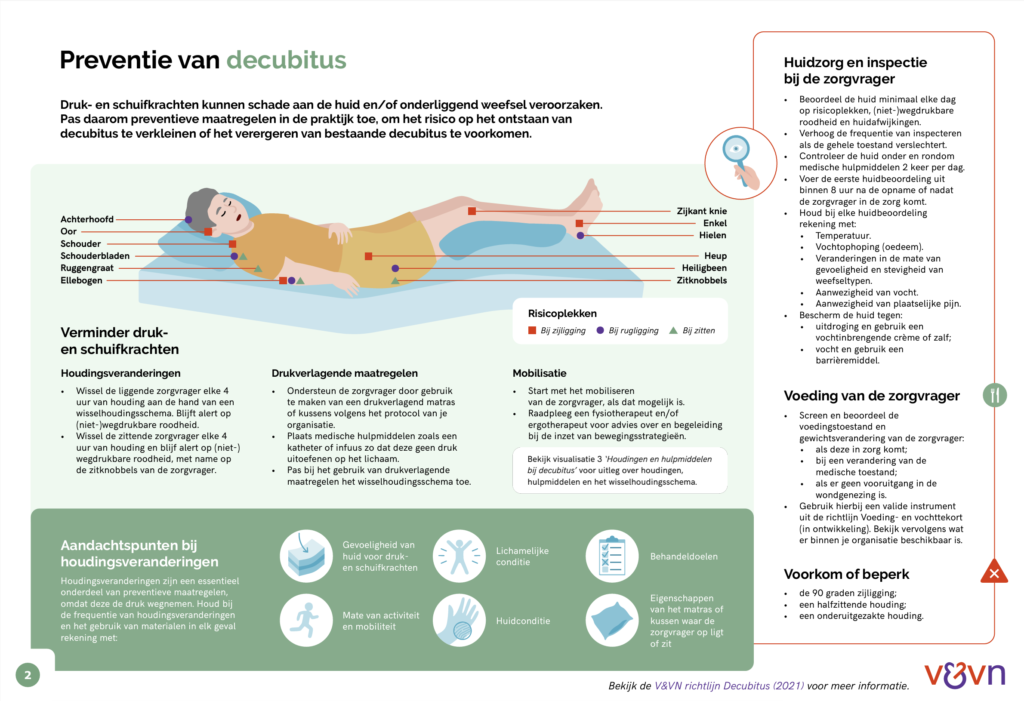
Preventie
Hieronder lees je hoe je decubitus kunt voorkomen.
1 Houding veranderen
Om druk- en schuifkrachten te voorkomen is het belangrijk dat zorgvragers niet te lang in dezelfde houding zitten of liggen. Zorg dat de zorgvrager in een houding zit of ligt die de druk op het lichaam het beste verdeelt. In principe wissel je de zorgvrager elke 4 uur van houding. Ondersteun de zorgvrager bij het wisselen van houding (wisselhouding toepassen). Je kunt hiervoor hulpmiddelen gebruiken, zoals een papegaai, tillift of glijzeil.
Overweeg om vaker kleinere houdingsveranderingen uit te voeren als de zorgvrager geen grote houdingsverandering aankan.
Maak een schema waarin je de frequentie en duur van de verschillende houdingen noteert. Pas het schema aan zodra er nieuwe kenmerken van decubitus ontstaan of bestaande kenmerken veranderen of verergeren.
Bekijk in de richtlijn het hoofdstuk ‘Preventieve maatregelen’ en bekijk de infographic Preventie voor meer tips en informatie over technieken om druk- en schuifkrachten bij de zorgvrager te verminderen.
2 Drukverlagende middelen gebruiken
Voorbeelden van drukverlagende middelen die je kunt gebruiken zijn:
Beperk het gebruik van overbodige lagen. Denk hierbij aan linnengoed, een celstofmatje, incontinentiemateriaal, kleding of beddengoed. Het gebruik van ring- en donutvormige hulpmiddelen en hulpmiddelen met zelf aangebrachte uitsparingen wordt afgeraden.
Heeft de zorgvrager een katheter, sonde en/of infuus? Let er dan op dat deze geen onnodige druk op het lichaam uitoefenen.
3 Mobilisatie
Het vroeg en actief mobiliseren van een zorgvrager kan druk- en schuifkrachten voorkomen. Vraag de fysiotherapeut en/of ergotherapeut om advies. Zij kunnen jou en de zorgvrager begeleiden om een grote handeling in kleine bewegingen op te splitsen (bewegingsstrategieën).
4 Huidzorg en inspectie
Beoordeling van de huid
Huidzorg
5 Voeding
Screen en beoordeel de voedingstoestand en eventuele gewichtsverandering van de zorgvrager. Vraag de diëtist om advies en begeleiding bij de inzet van voedingsinterventies.
Behandeling
Als een zorgvrager decubitus heeft, is het belangrijk de oorzaak te achterhalen. Blijf de preventieve maatregelen uitvoeren en voer deze vaker uit. Zorg voor een passend wondplan en zorg dat de wond goed wordt verzorgd. Je kunt het WCS-model of TIME-model gebruiken om de wond te beoordelen en een passend wondbeleid te kiezen.
Check iedere keer als je het verband wisselt of de wond goed geneest. Als de wond binnen twee weken niet verbetert, kun je de hulp van een expert wondbehandeling inschakelen.
Monitoren en evalueren
Leg alle afspraken die je samen met de zorgvrager en betrokken zorgverleners maakt vast in het zorgplan. Zo zijn alle betrokken zorgverleners op de hoogte van de afspraken. Het wordt geadviseerd om het zorgplan in ieder geval na twee weken te evalueren. Als de decubituswond erger wordt of de risicofactoren veranderen, moet je eerder evalueren.
In het hoofdstuk ‘De behandeling van decubitus’ van de richtlijn vind je het WCS-model en het TIME-model. Bekijk het hoofdstuk ‘Monitoren en evalueren’ voor informatie over welke onderdelen je in het zorgplan vastlegt. In het hoofdstuk ‘Organisatie van zorg’ vind je specifieke aanbevelingen voor de organisatie van zorg bij het voorkomen en/of behandelen van decubitus.
Zelfmanagement
Zorgvragers kunnen zelf ook maatregelen nemen om de kans op decubitus te verkleinen. Probeer iemand aan te moedigen om regelmatig van houding te veranderen als diegene dat zelfstandig kan. Beoordeel in hoeverre de zorgvrager in staat is om maatregelen te treffen en welke begeleiding diegene hierbij nodig heeft. De patiënteninformatie biedt informatie over decubitus die de zorgvrager kan helpen. Deel de link naar de informatie of geef deze geprint mee.
Printversie
Download hieronder de printversie van de samenvatting.
- Als u een lichte huid hebt: de huid is rood. De kleur blijft hetzelfde als u erop drukt. Bij een donkere huid is verkleuring niet altijd zichtbaar.
- De huid is warm, of juist kouder dan de huid eromheen.
- De plek doet pijn.
- De plek voelt hard en gezwollen.
- De huid is glimmend en strak.
- De huid is open en vochtig.
- Er is een blaar met vocht of bloed erin.
- Er is een kapotte blaar.
- Er is een wond.
- Als u lang ligt: probeer elke 4 uur van houding te veranderen.
- Als u veel zit: probeer elke 2 uur van houding te veranderen.
- Vraag iemand om u te helpen als u het zelf niet kunt.
- Probeer zo min mogelijk te schuiven.
- Zorg dat u op zo’n manier zit dat u niet onderuit kunt zakken.
- Er zijn hulpmiddelen die u kunnen ondersteunen in bed. Vraag ernaar bij uw hulpverlener.
- Zorg dat u met uw voeten goed bij de grond kunt als u zit. Gebruik zo nodig een voetenbank.
- drukverlagende matrassen
- drukverlagende kussens voor in de (rol)stoel
- hielbeschermers: een speciaal kussen om de hiel vrij te houden
-
Gebruik géén kussen in de vorm van een ring of een kussen met een gat erin. Dat geeft wel minder druk op de plek zelf, maar juist meer op de huid eromheen.
-
Gebruik geen opgerolde handdoek om uw hiel te beschermen. Dat geeft te veel druk op de achillespees. Een speciale hielbeschermer werkt beter.
-
Zorg dat u op zo min mogelijk lagen stof zit of ligt. Dus geen extra dekens, matjes of lagen kleding. Dat kan vouwen en bobbels geven en dus juist meer risico.
Patiënteninformatie
Drukplekken: wat kunt u zelf doen?
U krijgt deze informatie omdat u drukplekken heeft, of kans om die te krijgen. Hier leest u wat u zelf kunt doen om te voorkomen dat drukplekken ontstaan of dat ze erger worden. Een drukplek is hetzelfde als decubitus. Dat is de medische naam.
Wat zijn drukplekken?
Drukplekken zijn plekken op uw huid die kapotgaan doordat er te veel druk op de huid komt. Dat gebeurt als u er lang op zit of ligt of door veel schuiven over de huid. De plek kan verkleuren en er kan een blaar of een wond ontstaan. Drukplekken komen het meest voor op plekken waar het bot dicht onder uw huid zit. Bijvoorbeeld op de stuit, billen, heupen, enkels of de hielen.
Wat merkt u van drukplekken?
Drukplekken doen pijn en ze kunnen wonden geven die moeilijk genezen. U kunt dan lastiger bewegen en u slaapt slechter. Daardoor kunt u misschien niet alles doen wat u wilt, alleen of met anderen. Veel mensen met drukplekken voelen zich daardoor niet goed: lichamelijk, maar ook psychisch. Het is daarom belangrijk om goed op uw huid te letten, zodat de kans kleiner is dat u drukplekken krijgt of dat ze erger worden.
Wat kunt u zelf doen?
U kunt zelf verschillende dingen doen om de kans kleiner te maken dat u drukplekken krijgt of dat uw huid verder kapotgaat. Niet alle dingen zullen in uw situatie kunnen. Kijk wat wel gaat.
1. Uw huid controleren
Kijk elke dag naar de huid op plekken waar veel druk komt. Hieraan kunt u merken dat er misschien een drukplek ontstaat:
2. Van houding veranderen
3. Druk verlagen
Er bestaan speciale hulpmiddelen die de druk op uw huid verlagen. Bijvoorbeeld:
Bespreek met uw hulpverlener of een van deze middelen iets voor u is en hoe u ze gebruikt.
Papegaai
Glijhandschoen
Glijzeil, eventueel in combinatie met een glijplank
Hielbeschermer
Tillift
4. Meer bewegen
Door te bewegen zorgt u ervoor dat er minder lang druk op 1 plek komt. Meer bewegen lijkt moeilijk als u ziek bent of een beperking heeft. Toch zijn er vaak kleine dingen die wel kunnen. Een fysiotherapeut of een ergotherapeut kan u daarbij helpen.
5. Voeding
Als u te weinig weegt, heeft u meer kans op drukplekken. Ondergewicht kan bijvoorbeeld komen doordat u moeite heeft met eten of doordat u te weinig gezonde voedingsstoffen binnenkrijgt. Als u problemen heeft met eten kan een diëtist misschien helpen. Uw verpleegkundige of de huisarts kunnen u eventueel helpen een diëtist te vinden.
6. Op tijd hulp vragen
Veel mensen vinden het lastig om hulp te vragen. Zeker als ze alleen maar een beginnend rood drukplekje hebben. Of als ze zien dat anderen het toch al zo druk hebben. Maar bij drukplekken is het heel belangrijk om er vroeg bij te zijn. Laat het daarom weten aan uw hulpverlener als u een pijnlijke plek voelt. Of als u bij het controleren van uw huid ziet dat een plek verandert van kleur of temperatuur.
Niet doen!
Vragen
Heeft u na het lezen van deze informatie nog vragen? Of heeft u meer hulp nodig? Praat er dan over met de hulpverlener van wie u deze folder heeft gehad. Samen kunt u op zoek naar oplossingen.
Printversie
Download hieronder de printversie van de patiënteninformatie.
Infographics
Als verpleegkundige, verzorgende of verpleegkundig specialist heb je een breed scala aan kennis nodig om de juiste zorg te leveren aan cliënten met (een risico op) doorligplekken. Deze nieuwe praktische hulpmiddelen helpen je die kennis paraat te hebben wanneer dat nodig is.